Sangrado menstrual abundante en adolescentes: estudio retrospectivo en un hospital pediátrico
Heavy menstrual bleeding in adolescents: a retrospective review at Children’s Hospital
Trabajo Original
Dra. Salaberry María Inés 1, Dra. Rahman Gisel 2, Lic. Risso Paula 3, Dra. Ocampo Dolores 4, Dra. Rubinstein Anahí 5
Resumen
Introducción: El sangrado menstrual abundante (SMA) representa una consulta frecuente durante los primeros años de edad ginecológica (EG). En la adolescencia, los ciclos anovulatorios son la principal causa debido a la inmadurez del eje hipotálamo-hipófiso-gonadal (HHG). El tratamiento hormonal, primera elección terapéutica, interrumpe la hemorragia que puede descompensarlas y alterar la calidad de vida de las adolescentes.
Objetivos: 1) Determinar la edad de la menarca en las adolescentes que consultaron en la Unidad de Ginecología Infanto Juvenil por SMA. 2) Comparar la proporción de casos de SMA en función de las categorías de EG. 3) Comparar los días de sangrado con las categorías de anemia. 4) Establecer la etiología del SMA. 5) Describir el tratamiento administrado y su respuesta.
Material y métodos: Estudio retrospectivo, analítico. Se revisaron las historias clínicas de las niñas y adolescentes que presentaron SMA entre enero de 2010 y diciembre de 2019 que consultaron a la Unidad de Ginecología Infanto Juvenil. Se registraron la edad de la menarca, edad ginecológica, días de sangrado, valores de hemoglobina en gr/dl, etiología y tratamiento hormonal recibido.
Resultados: Se analizaron 402 historias clínicas pacientes con edad promedio de 12,7 años. La edad de la menarca promedio fue 11,6 años (D.E: 1,2). El total de pacientes con SMA en el grupo 1 de EG (0-0,5 años) fue significativamente más frecuente en relación con los restantes grupos. La duración promedio del sangrado fue de 18,5 días (D.E: 10,2). La mediana de los días de sangrado no mostró diferencias estadísticamente significativas entre las categorías de anemia. El 5% de las adolescentes presentó trastorno de la coagulación. El 89,6% de las pacientes recibió tratamiento hormonal inicial con progestágenos con cese del sangrado a las 48 horas.
Conclusión: La presentación de SMA fue mayor en los primeros 6 meses postmenarca. La causa más frecuente correspondió a la inmadurez del eje HHG. No se halló relación directa entre los días de sangrado y las categorías de anemia. El uso de progestágenos resultó efectivo para interrumpir la hemorragia y sus complicaciones asociadas. Por su frecuencia, en Ginecología Infanto juvenil, es importante detectar el SMA y brindar un abordaje integral de la paciente y su familia.
Palabras clave: sangrado menstrual, adolescentes, etiología, tratamiento.
Abstract
Introduction: Heavy menstrual bleeding (HMB) is one of the most frequent reasons for gynecological consultation in the first years of gynecological age (GA). In adolescence, anovulatory cycles are the main cause due to the immaturity of the hypothalamic-pituitary-ovarian (HPO) axis. Hormonal treatment, the first therapeutic choice, provide hemodynamic stability and stopping the bleeding that interferes with their quality of life.
Objective: 1) To determine the age of menarche in adolescents with HMB who consulted in the Unit of Pediatric and Adolescent Gynecology. 2) To compare the proportion of HMB cases according to the GA categories. 3) To compare bleeding days with anemia categories. 4) To describe etiologies of HMB. 5) To describe the treatment and response.
Material and methods: Retrospective, analytical study, was conducted between January 2010 and December 2019. Medical records of girls and adolescents who presented HMB who assisted the Child and Adolescent Gynecology Unit were reviewed. Retrospective data were collected from their medical charts included age at menarche, GA, bleeding days, etiologies and treatment received.
Results: 402 patients were included; the mean age was 12.7 years; the mean age at menarche was 11.6 years (SD: 1.2). In Group 1 (G1, the menarche up to 0.5 year), menarche was significantly larger than in the other groups. The median bleeding days was 18.5 (SD: 10.2). The median of the days of bleeding did not show statistically significant differences between the categories of anemia. Bleeding disorders were registered in 5% of the evaluated patients. 89.6% of the patients were treated with oral progestins achieves bleeding cessation in 48 hours. Conclusion: HMB was more frequent in the six months after menarche. Most cases of HMB in adolescent girls can be attributed to anovulatory cycles and the immaturity of HPO axis. Bleeding days did not show statistically significant differences among hemoglobin levels. Progestins were effective in stopping bleeding. It is important to detect HMB in adolescents and provide a comprehensive approach to the patient and her family.
Key words: menstrual bleeding, adolescents, etiology, treatment.
Introducción
El sangrado menstrual abundante (SMA) representa una consulta frecuente en los primeros años de edad ginecológica (EG). La Federación Internacional de Obstetricia y Ginecología (FIGO) lo define dentro del marco de las recomendaciones de terminología y definiciones del sangrado uterino normal y anormal como la pérdida menstrual excesiva que interfiere con la calidad de vida física, social y emocional de la mujer1. En términos prácticos, aquel sangrado que excede los 7 días de duración o demanda el cambio de paños o tampones cada 1 o 2 horas2.
Las guías de la FIGO proponen un sistema de clasificación etiológica de los sangrados uterinos anormales en dos grandes grupos: anomalías estructurales (pólipos, adenomiosis, leiomiomas, hiperplasia y cáncer) y las no estructurales (coagulopatías, disfunción ovulatoria, causa endometrial, iatrogénica).1 En la adolescencia, la mayoría obedecen a causas no estructurales. Los sangrados anovulatorios y los desórdenes de la coagulación constituyen las etiologías más frecuentes.3
En la etapa perimenarca, los ciclos anovulatorios son la principal causa debido a la inmadurez del eje HHG característica de esta etapa, seguidos por aquellos asociados a poliquistosis de ovario (PCO), obesidad y otros trastornos endocrinológicos4. Los desórdenes de la coagulación, infrecuentes en la población general, se presentan entre el 7 y 62% de las pacientes con SMA5.
El SMA impacta en la calidad de vida y suele interferir con las actividades cotidianas y escolares.6 El objetivo del tratamiento inicial hormonal es interrumpir la hemorragia que descompense y altere la calidad de vida de las adolescentes. El uso combinado de estrógenos y progesterona o sólo progesterona estabiliza el endometrio y provoca el cese del sangrado, en los primeros días de iniciado el tratamiento.4
Objetivos
- Determinar la edad de la menarca en las adolescentes que consultaron en la Unidad de Ginecología Infanto Juvenil por SMA.
- Comparar la proporción de casos de SMA en función de las categorías de EG.
- Comparar los días de sangrado con las categorías de anemia.
- Establecer la etiología del SMA.
- Describir el tratamiento administrado y su respuesta.
Material y métodos
Se realizó un estudio retrospectivo, analítico. Entre enero de 2010 y diciembre de 2019, se revisaron las historias clínicas de las pacientes que presentaron SMA que consultaron a la Unidad de Ginecología Infanto Juvenil del Hospital de Niños Sor María Ludovica de La Plata, Buenos Aires, Argentina. Se registró la edad de la menarca y se agruparon según su EG (tiempo transcurrido entre la edad de la menarca y la edad de la consulta) en cinco categorías: 0 - 0,5 años (grupo 1), 0,6 a 1 año (grupo 2), 1,1 a 2 años (grupo 3), 2,1 a 3 años (grupo 4) y 3,1 a 5 años (grupo 5). La proporción de SMA se evaluó en función de las categorías de EG mediante el método de Chi cuadrado.
Se categorizaron los días de sangrado en 4 grupos: de 8 días de duración, entre 9 y 20, de 21 a 29 y más de 30 días.
Se utilizó el valor de hemoglobina (Hb) para definir la anemia según la Clasificación de la OMS: anemia grave (< 8 g/dL), moderada (8 - 10,9 g/dL), leve (11 - 11,9 g/dL) o registros normales de Hb (≥12 g/dL).7 Se evaluó a través de la mediana las variables SMA y edad cronológica ya que no mostraron una distribución de tipo normal o de Gauss. Los días de sangrado se compararon entre categorías de anemia utilizando el método de Kruskal-Wallis (H). El nivel de significancia estadística elegido fue p<0,05.
En relación con la etiología del SMA se revisaron datos de las historias clínicas de las pacientes y se registró la existencia de alguna patología de base. En todas las pacientes, se solicitó un perfil tiroideo, dosaje de gonadotrofina coriónica humana fracción β y un coagulograma completo. En aquellas pacientes que presentaban alteraciones en el coagulograma o criterios clínicos para discrasias sanguíneas se profundizaron estudios. Ante la presencia de acné o hirsutismo, se dosaron andrógenos. Se estableció el diagnóstico de inmadurez de eje HHG cuando se excluyeron afecciones estructurales o por enfermedad subyacente.
Consideraciones éticas
Debido al carácter retrospectivo del estudio no se requirió consentimiento informado. El estudio fue aprobado por la Sala de Docencia e Investigación del Hospital Superiora Sor María Ludovica de La Plata. Argentina.
Resultados
Se analizaron 402 pacientes con edad promedio de 12,7 años, con intervalo etario entre 9,5 y 17,1 años. La edad de la menarca promedio fue 11,6 años (D.E: 1,2), con un intervalo entre 9 y 16,2 años. La figura 1 muestra la distribución de pacientes según los grupos de EG. La proporción de pacientes con SMA en el grupo 1 de EG fue significativamente mayor en relación con los restantes grupos (p≤0,000000000001).
Figura 1: Pacientes con SMA según edad ginecológica (EG).
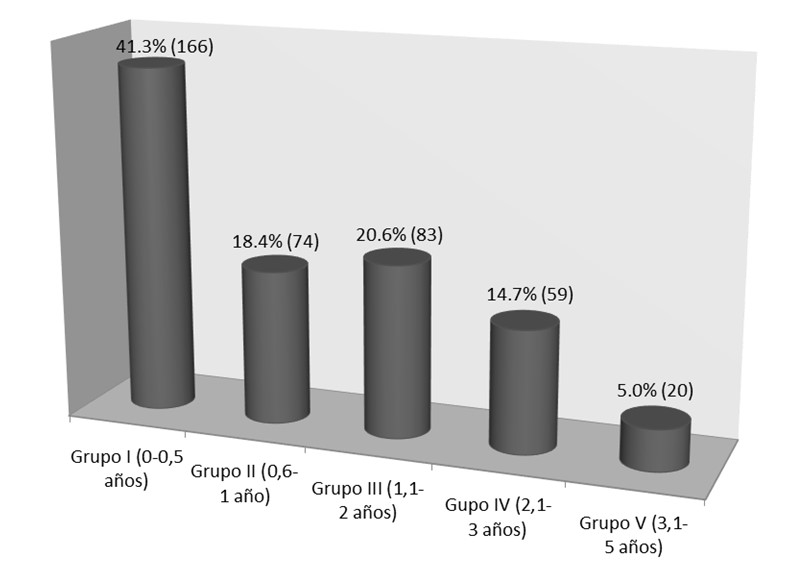
El porcentaje de pacientes con anemia leve fue 19,9% (n: 80), con anemia moderada 25,9% (n: 104) y con anemia grave 13,7% (n: 55). El 40,5% (n: 163) no presentaron valores compatibles con anemia.
La duración promedio del sangrado fue de 18,5 días, rango entre 8 - 90 días.
La mediana de los días de sangrado no mostró diferencias estadísticamente significativas entre las categorías de anemia (H = 5,0; p = 0,17). La tabla 1 muestra la distribución de días de sangrado según el grado de anemia de las pacientes.
Tabla 1: Días de sangrado en relación con las categorías de anemia.
|
|
Sin anemia |
Anemia Leve |
Anemia Moderada |
Anemia Grave |
|
Mediana en días |
17.0 |
14.0 |
16.0 |
15.0 |
|
Desvío standard |
10.6 |
11.1 |
9.7 |
9.0 |
|
Rango |
8 – 90 |
8 – 60 |
8– 60 |
8 – 50 |
La causa más frecuente correspondió a la inmadurez del eje HHG. Los desórdenes de la coagulación se presentaron en 5% de las pacientes (18 pacientes con Enfermedad de von Willebrand y 2 pacientes con alteración de la adhesividad plaquetaria) (Tabla 2).
Tabla 2: Etiologías del sangrado menstrual abundante
|
Causas |
n |
% |
|
|
Inmadurez del eje hipotálamo- hipófiso-gonadal |
322 |
80.1% |
|
|
Onco-hematológicas (11.4%; 46) |
Enfermedad von Willebrand |
18 |
4.5% |
|
Púrpura Trombocitopénica Idiopática |
11 |
2.7% |
|
|
Leucemia Linfoide Aguda |
6 |
1.5% |
|
|
Aplasia medular |
3 |
0.7% |
|
|
Leucemia Mieloide Aguda |
2 |
0.5% |
|
|
Alteración plaquetaria |
2 |
0.5% |
|
|
Síndrome hemofagocítico |
1 |
0.2% |
|
|
Leucemia Mieloide Crónica |
1 |
0.2% |
|
|
Linfoma |
1 |
0.2% |
|
|
Osteosarcoma |
1 |
0.2% |
|
|
Síndrome ovario poliquístico/Insulino resistencia |
15 |
3.7% |
|
|
Hipotiroidismo |
8 |
2.0% |
|
|
Patología de la gestación |
4 |
1.0% |
|
|
Insuficiencia Renal Crónica |
3 |
0.7% |
|
|
Lupus escleroso sistémico |
2 |
0.5% |
|
|
Anticoagulación (cardiopatía) |
1 |
0.2% |
|
|
Pólipo endometrial |
1 |
0.2% |
|
El 89,6% de las pacientes recibió tratamiento hormonal inicial con progestágenos (360/402). El 72,2% de las niñas y adolescentes tratadas recibieron terapia de mantenimiento (260/360), que se realizó en 90,8% con 3 ciclos de progestágenos en fase lútea (236/260), mientras que el 9,2% (24/260) recibieron anticonceptivos combinados orales. El 11,7 % (47/402) del total de las pacientes, requirió internación con posterior transfusión.
Discusión
La menarca es un acontecimiento tardío del desarrollo puberal. En nuestro estudio, la edad promedio de la menarca en las niñas y adolescentes que consultaron por SMA fue 11,6 años, valor que no difiere de la edad promedio de las pacientes que consultan por otros motivos en la Unidad de Ginecología Infanto Juvenil.8
Las alteraciones del ciclo menstrual, como el SMA, son más frecuentes en los primeros años de edad ginecológica. Entre 37 y 40% de las adolescentes experimentan un episodio de SMA cuya causa, en la mayoría de los casos, es por la anovulación asociada a la inmadurez del eje HHG característica de los primeros años postmenarca 9,10. El 60% de las pacientes evaluadas, presentaron SMA en el primer año; porcentaje que disminuyó a medida que aumentó la edad ginecológica.
En relación a los días de sangrado, se podría suponer que, a mayor cantidad de días, mayor probabilidad de cuadros de anemia; sin embargo no se encontraron diferencias significativas. Esto podría explicarse por la dificultad para cuantificar el sangrado, sumado al impedimento de precisar los antecedentes menstruales de las adolescentes por varios factores: relatos inconsistentes, falta de registro y variabilidad de los ciclos.11 Todas estas situaciones pueden manifestarse entonces con un amplio espectro de presentación. Algunas pacientes con varios días de sangrado registran valores de hemoglobina casi normales. En otros casos, consultan luego de varias menstruaciones voluminosas y anemia grave que requiere internación y, en casos severos, transfusión.
En la adolescencia, la mayoría de los SMA obedecen a causas no estructurales. Los sangrados anovulatorios y los desórdenes de la coagulación constituyen las más frecuentes.11 La inmadurez del eje HHG alcanza el 80,1% de los casos evaluados en nuestro trabajo. Le siguen los SMA asociados a desórdenes de la coagulación: 11,4%. Acorde a nuestra revisión, se ha descripto en varias publicaciones que, los trastornos de la coagulación como la Enfermedad de von Willebrand o disminución de la adhesividad plaquetaria constituyen causas de SMA junto a otros déficits de factores de la coagulación, la trombocitopenia autoinmune, disfunción plaquetaria y trombocitopenias secundarias a patología oncológica y su tratamiento.4,12,13
La menarca y los primeros ciclos menstruales pueden ser momentos muy estresantes para aquellas niñas y adolescentes con desórdenes de la coagulación. A las niñas con coagulopatías ya diagnosticadas y a sus familias se les debe ofrecer asesoramiento previo a la menarca ante un eventual episodio de SMA futuro. Es fundamental descartar estas patologías en cualquier paciente joven que presente SMA a fin de prevenir futuras complicaciones ginecoobstétricas 14,15.
En las pacientes con insuficiencia renal crónica pueden producirse cambios hematológicos como la disminución de los niveles de fibrinógeno y disminución plaquetaria. Los niveles elevados de prolactina que se observan en pacientes en diálisis suelen generar estados anovulatorios y consecuente SMA.16,17
El Síndrome de ovario poliquístico (SOP) es un desorden endocrinológico heterogéneo que frecuentemente empieza a manifestarse en la adolescencia y se caracteriza por disfunción ovulatoria e hiperandrogenismo, es considerado como otra causa de SMA18. La pubertad está asociada a un estado de insulinorresistencia y a la existencia de niveles relativamente elevados de andrógenos en comparación con los valores estrogénicos. La aparición de SOP durante esta etapa o postmenarca, puede manifestarse con varias alteraciones del ciclo menstrual: desde sangrado menstrual ausente o infrecuente hasta hemorragia genital.2 En nuestro trabajo, 3,7% de la población con SMA, presentó criterios diagnósticos para SOP según las recomendaciones para su diagnóstico en la adolescencia (patrón menstrual anormal para la edad o edad ginecológica y evidencia clínica o bioquímica de hiperandrogenismo19).
El objetivo del tratamiento inicial hormonal del SMA es interrumpir la hemorragia. Su persistencia puede ocasionar desde anemias leves hasta estados severos de descompensación hemodinámica con necesidad de internación y, en algunos casos, transfusión. Si bien, en las salas de emergencias los anticonceptivos combinados son de primera elección, en general los especialistas en Ginecología Infanto Juvenil suelen indicar progestágenos con muy buena evolución.20
En nuestra Unidad, el uso de acetato de noretisterona en dosis de 10 mg cada 12 horas logró habitualmente el cese del sangrado a las 48 horas, rango de tiempo similar a otras publicaciones.21 Luego se indicó una dosis diaria hasta compensar el cuadro clínico. En el seguimiento, solemos indicar 3 ciclos de progestágenos en fase lútea o anticonceptivos orales combinados si las pacientes son sexualmente activas o tienen cuadro clínico compatible con SOP.
El 89% de las pacientes evaluadas en nuestro estudio recibieron tratamiento hormonal inicial oral con progestágenos con buena evolución. Sólo una adolescente que presentó un pólipo endometrial requirió en forma asociada un procedimiento de aspiración manual endouterina. El 11% restante se controló clínicamente sin necesidad de tratamiento médico ya que, al momento de la consulta, no presentaba sangrado activo ni síndrome de repercusión general.
La indicación de transfusión debe basarse en el estado hemodinámico y la presencia de sangrado activo, y no sólo en el nivel de hemoglobina. De ser posible, se prefiere la transfusión de una unidad de glóbulos rojos sedimentados (GRS) a la transfusión automática histórica de sangre completa.22 En nuestro trabajo, la internación con posterior transfusión fue necesaria en 11,7% (47/402) de las pacientes estudiadas: 38 pacientes con anemia severa y 9 con descompensación hemodinámica. Sólo el 69% de las anemias severas recibieron una transfusión con GRS debido a que algunas de estas pacientes consultaron luego de una larga historia de sangrados uterinos anormales que fueron condicionando una anemia crónica compensada hemodinámicamente, sin necesidad de transfusión inmediata.
La fortaleza del presente estudio destaca el gran número de pacientes adolescentes estudiadas con riguroso análisis, que permitió arribar a conclusiones de validez estadística.
Sin embargo, debido a la naturaleza retrospectiva del estudio, el registro de la información en la historia clínica no siempre es completo.
Conclusión
La presentación de SMA fue mayor en los primeros 6 meses postmenarca. La causa más frecuente correspondió a la inmadurez del eje HHG. No se halló relación directa entre los días de sangrado y las categorías de anemia. El uso de progestágenos resultó efectivo para interrumpir la hemorragia y sus complicaciones asociadas.
Por su frecuencia, en Ginecología Infanto juvenil, es importante detectar el SMA y brindar un abordaje integral de la paciente y su familia.
Bibliografía
- Munro MG, Critchley HO, Fraser IS, FIGO Menstrual Disorder Comittee. The two FIGO systems for normal and abnormal uterine bleeding symptoms and classification of causes of abnormal uterine bleeding in the reproductive years: 2018 revisions. Int J Gynecol Obstet 2018; 143(3): 393-408.
- Committee Opinion No. 651 Summary: Menstruation in Girls and Adolescents: Using the Menstrual Cycle as a Vital Sign. Obstet Gynecol. 2015;126(6): 1328.
- Karaman K, Ceylan N, Karaman E, et al. Evaluation of the hemostatic disorders in adolescent girls with menorrhagia: experiences from a tertiary referral hospital. Indian J Hematol Blood Transfus 2016; 32(3): 356–361
- Haamid F, Sass AE, Dietrich JE. Heavy menstrual bleeding in adolescents. J Pediatr Adolesc Gynecol 2017; 30(3): 335–340.
- Dowlut-McElroy T, Williams KB, Carpenter SL, Strickland JL. Menstrual patterns and treatment of heavy menstrual bleeding in adolescents with bleeding disorders. J Pediatr Adolesc Gynecol 2015; 28(6): 499-501.
- Moon LM, Perez Milicua G, Dietrich JE. Evaluation and management of heavy menstrual bleeding in adolescents. Curr Opin Obstet Gynecol 2017, 29(5): 328–336.
- Concentraciones de hemoglobina para diagnosticar la anemia y evaluar su gravedad. Ginebra, OMS, 2011. (http://www.who.int/vmnis/indicators/haemoglobin_es.pdf,consultado 15 octubre 2020)
- Rubinstein AV, Rahman G, Risso P, Ocampo DC. Presentación de la menarca en madres e hijas. ¿Existe un adelanto? Acta Pediatr Mex. 2017; 38(4): 219-227.
- O'Brien B, Mason J, Kimble R. Bleeding Disorders in Adolescents with Heavy Menstrual Bleeding: The Queensland Statewide Paediatric and Adolescent Gynaecology Service. J Pediatr Adolesc Gynecol 2019; 32 (2):122-127.
- Graham RA, Davis JA, Corrales-Medina FF. The Adolescent with Menorrhagia: Diagnostic Approach to a Suspected Bleeding Disorder. Pediatr Rev 2018; 39(12); 588-600.
- Sanchez J, Andrabi S, Bercaw JL, Dietrich JE. Quantifying the PBAC in a pediatric and adolescent gynecology population. Pediatr Hematol Oncol 2012; 29(5): 479–484.
- Elmaogullari S., Aycan Z. Abnormal Uterine Bleeding in Adolescents, review. J Clin Res Pediatr Endocrinol 2018; 10(3): 191-197.
- Ahuja SP, Hertweck SP. Overview of bleeding disorders in adolescent females with menorrhagia. J Pediatr Adolesc Gynecol 2010; 23(6): S15-S21.
- Venkateswaran L, Dietrich JE: Gynecologic concerns in pubertal females with blood disorders. J Pediatr Adolesc Gynecol. 2013; 26(2): 80-85.
- Díaz R, Dietrich JE, Mahoney D, et al. Hemostatic abnormalities in young females with heavy menstrual bleeding. J Pediatr Adolesc Gynecol 2014; 27(6): 324–329.
- Serret-Montoya J et al. Experiencia en el tratamiento de la hemorragia uterine anormal en adolescentes con enfermedad renal crónica. Bol Med Hosp Infant Mex. 2018; 75 (5): 295-302.
- Kaw D, Malhotra D. Platelet dysfunction and end-stage renal disease. Semin Dial 2006; 19(4): 317-322.
- Maslayanskaya S, Talib HJ, Northridge JL, Jacobs AM, Coble C, Coupey SM. Polycystic ovary Syndrome: An under-recognized cause of abnormal uterine bleeding in adolescents admitted to a children’s hospital. J Pediatr Adolesc Gynecol. 2017; 30(3): 349-55
- Rosenfield R. L. Perspectives on the International Recommendations for the Diagnosis and Treatment of Polycystic Ovary Syndrome in Adolescence. Journal of pediatric and adolescent gynecology 2020; 33(5), 445–447.
- Huguelet PS, Buyers EM, Lange-Liss JH, Scott SM. Treatment of acute abnormal uterine bleeding in adolescents: what are providers doing in various specialities? J Pediatr Adolesc Gynecol. 2016; 29(3): 286-291
- Santos M, Hendry D, Sangi-Haghpeykar H et al. Retrospective review of norethindrone use in adolescents. J Pediatr Adolesc Gynecol. 2014; 27(1): 41-44.
- Screening and management of bleeding disorders in adolescents with heavy menstrual bleeding. ACOG Committee Opinion No 785. American College of Obstetricians and Gynecologists. Obstet Gynecol 2019; 134(3): e71-83.
1 Médica especialista en Ginecología. Unidad de Ginecología Infanto Juvenil. Hospital Sor María Ludovica de La Plata. Buenos Aires, Argentina.
2 Médica especialista en Ginecología. Unidad de Ginecología Infanto Juvenil. Hospital Sor María Ludovica de La Plata. Buenos Aires, Argentina.
3 Licenciada en Biología. Facultad de Ciencias Naturales y museo. Universidad Nacional de la plata. Docente Cátedra de Bioestadística Bayesiana y Clásica de la Carrera de Microbiología Clínica e Industrial, Departamento de Epizootiología y Salud Pública. Facultad de Ciencias Veterinarias. Universidad Nacional de La Plata. Buenos Aires, Argentina.
4 Médica especialista en Pediatría. Unidad de Ginecología Infanto Juvenil. Hospital Sor María Ludovica de La Plata. Buenos Aires, Argentina.
5 Médica especialista en Ginecología. Unidad de Ginecología Infanto Juvenil. Hospital Sor María Ludovica de La Plata. Buenos Aires, Argentina.
Hospital de Niños Sor María Ludovica Calle 14 1631 entre 65 y 66, La Plata, Provincia de Buenos Aires, Argentina.

