Manejo de las lesiones cervicales intraepiteliales de alto grado en la adolescencia. Revisión
Management of high grade cervical intraepithelial lesions in adolescents. Review.
Artículo de Revisión
Dr. Andrés Humphreys
Resumen
Objetivo: describir las particularidades del manejo de las lesiones intraepiteliales de alto grado en adolescentes y mujeres jóvenes.
¿Qué consideramos una lesión intraepitelial de alto grado (HSIL) hoy? El diagnóstico actual de las lesiones intraepiteliales del tracto anogenital asociadas al virus del papiloma humano (HPV) se rige por la terminología que se estableció con la publicación del Proyecto LAST en 2012. Es importante tener certeza de este diagnóstico y para ello es fundamental la tinción con proteína 16 (p16) por inmunohistoquímica.
Historia natural de la infección por HPV. Las adolescentes son un grupo con alta tasa de infección por HPV, alta tasa de resolución espontánea y de re-infección. Por el contrario, la tasa de cáncer es insignificante en este grupo.
Manejo del HSIL cervical en la adolescencia. Si la lesión de alto grado es un carcinoma intraepitelial grado 2 (CIN 2), la tasa de regresión de estas lesiones puede alcanzar el 60% a 3 años. Si la lesión es completamente visible, existe correlación cito-histológica y hay certeza del diagnóstico corroborada con positividad en la tinción con p16, existe la posibilidad de evitar el procedimiento escisional y realizar un manejo conservador. De este modo, evitar los riesgos obstétricos que los tratamientos escisionales conllevan. El carcinoma intraepitelial grado 3 (CIN 3) recibirá tratamiento escisional, pero en estos casos adquiere suma importancia la evaluación colposcópica del tipo de zona de transformación, de modo de permitir un manejo “a medida” de cada caso y así minimizar las secuelas.
Conclusión. Las adolescentes y mujeres jóvenes constituyen una subpoblación que merece una serie de consideraciones especiales, cuando se les diagnostica una lesión de alto grado.
Palabras clave: lesiones intraepiteliales de alto grado, p16, adolescencia, regresión, tratamiento, revisión.
Abstract
Objective: describe how cervical intraepithelial lesions are managed in adolescents and young women.
What is considered a high grade lesion (HSIL) today? The 2012 LAST Project terminology is currently used to describe all intraepithelial lesions human papillomavirus (HPV)-related along the anogenital tract. A protein 16 immunohistochemistry test is recommended to achieve certainty in the diagnosis.
Natural history of HPV infection. Adolescents have a high rate of HPV infection, as well as a high rate of clearance and re-infection. On the other hand, cancer prevalence in this group is extremely low.
Management of HSIL in adolescents. In type 2 cervical intraepithelial neoplasia (CIN 2) lesions, the regression rate can reach 60% in 3 years. If the lesion is fully visible, correct cytohistological correlation exists and the diagnosis of CIN 2 is confirmed with protein 16, expectant management is acceptable. Thus, avoiding the obstetrical risks of excisional procedures. Type 3 cervical intraepithelial neoplasia (CIN 3) should be managed with excisional procedure, taking in consideration the colposcopic evaluation of the transformation zone, for a “tailor made” treatment, in order to reduce risks.
Conclusion. Adolescents and young women are a group that deserve special considerations when cervical HSIL lesions are diagnosed.
Key words: high grade intraepithelial lesions, p16, adolescents, regression, treatment, review.
Introducción
Las infecciones por HPV tienen una elevada incidencia entre las adolescentes, que pueden alcanzar al 50%, 3 a 4 años luego del inicio de las relaciones sexuales.1 El riesgo de adquirir la infección se asocia principalmente al patrón de comportamiento sexual y principalmente, a la existencia de una pareja sexual nueva y reciente. Hoy se sabe que la infección por HPV es indispensable para el desarrollo del cáncer de cuello uterino, en el 99,7% de los casos. La mayoría de estas infecciones serán producidas por genotipos virales de alto riesgo. Sin embargo, la prevalencia de lesiones preneoplásicas y cáncer es excepcionalmente baja a esta edad. Asimismo, se conoce que la existencia de infección viral no implica, de ninguna manera, la presencia de enfermedad. También, que la resolución espontánea de la infección es la regla y el desarrollo de lesiones preneoplásicas lleva un tiempo, habitualmente varios años. Las lesiones intraepiteliales de alto grado del cuello uterino son las precursoras del cáncer cervical y el llegar al diagnóstico de ellas es el objetivo de los programas de tamizaje. El tratamiento oportuno es indispensable en la prevención secundaria del cáncer. Los tratamientos tienen la potencialidad de dejar secuelas que afecten el futuro obstétrico de las mujeres afectadas.
Objetivo
Describir las particularidades del manejo de las lesiones intraepiteliales de alto grado en adolescentes y de mujeres jóvenes que, por las características de esta población, difieren de la conducta adoptada con la población general.
¿Qué consideramos una lesión de alto grado hoy?
Las clasificaciones y criterios empleados para definir las lesiones preneoplásicas del cuello uterino han sufrido múltiples modificaciones a lo largo de las últimas décadas. Surge así la pregunta: ¿qué es lo que consideramos una lesión intraepitelial de alto grado (HSIL) hoy? Desde la publicación del Proyecto LAST (Lower anogenital squamous terminology standardization project for HPV-associated lesions) en 20122, se incorporó a la inmunohistoquímica (IHQ) en el diagnóstico de las lesiones intraepiteliales del tracto anogenital. Así, toda lesión que corresponda a un CIN 2 en la evaluación microscópica con hematoxilina y eosina (H&E), debe someterse a la prueba de IHQ con la proteína 16. La p16 es un biomarcador cuya tinción positiva refleja la estimulación de la proliferación celular a partir de activación de las oncoproteínas virales E6 y E7. Es decir, la p16 positiva demuestra la existencia de una infección transformante, una verdadera lesión con potencial de evolucionar a un carcinoma. Esto constituye una incorporación de suma importancia para el correcto diagnóstico de las lesiones intraepiteliales, dado que el diagnóstico de CIN 2, por ser una categoría intermedia entre el CIN 1 y el CIN3, tiene una baja concordancia interoperador. Esto es particularmente relevante para evitar los sobre diagnósticos entre patólogos no expertos. La incorporación de la IHQ, mejora significativamente la reproducibilidad de este diagnóstico.
Así entonces, hoy por hoy, consideramos una HSIL de cuello uterino al CIN 3 por H&E y al CIN 2 por H&E con prueba de IHQ con p16 positiva. Para ser considerada positiva, la tinción con p16 debe: tener un patrón fuerte, difuso y en bloque; puede ser nuclear o nuclear y citoplasmática; involucrar la capa basal con extensión de al menos un tercio del espesor epitelial. Las tinciones en parches, de células aisladas o solo citoplasmáticas, serán consideradas negativas. El CIN 2 p16 negativa es considerado un sobrediagnóstico y clasificado como una lesión de bajo grado (LSIL). Debemos exigir al patólogo que además de informar alto o bajo grado, aclare en el informe histopatológico si se trata de un CIN 2 o 3. Ya veremos que este dato tiene implicancias terapéuticas en la población de mujeres jóvenes.
Pero, ¿por qué es tan importante tener un correcto diagnóstico de un CIN 2? Principalmente porque el HSIL es el punto a partir del cual se indica tratamiento en esta patología y, un sobrediagnóstico de CIN 2, llevaría a un sobretratamiento, particularmente trascendente si se trata de una mujer joven, con deseos de tener hijos y que podría padecer los riesgos obstétricos que los tratamientos escisionales conllevan.
Ahora bien, ¿qué consideramos una mujer joven hoy en día? Las guías de la ASCCP (American Society for Colposcopy and Cervical Pathology) dicen que es aquella mujer que después de haber sido asesoradas por su médico, considera que el riesgo para su futuro embarazo atribuible al tratamiento, supera al riesgo de cáncer adoptando una conducta expectante para su lesión cervical.3 Es decir, que no hay una edad específica. Así, una mujer de 24 años, con 2 hijos y una ligadura de trompas puede no ser considerada “joven”. Y una mujer de 35 años, en tratamiento por esterilidad, podría ser considerada “joven”, en relación a la decisión de tratar o no tratar.
Historia natural de la infección por HPV
Sabemos que la curva de tasa de incidencia de infección por HPV tiene un pico principal en los primeros años del inicio de las relaciones sexuales y otro pico menos pronunciado alrededor de los 45 a 55 años4. (Figura 1)
Figura 1. Historia natural de HPV
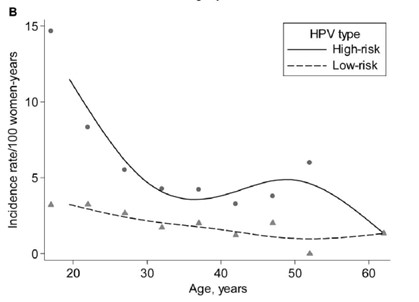
Tomado de Muñoz et al. J Inf Dis 2004;190:20774.
El riesgo acumulativo de incidencia a 5 años más alto se observa entre los 15-19 años, es de 42,5%. En las mayores de 45 años es de 12,5%4. Sin embrago, si bien las mujeres adquieren la infección a edades muy jóvenes, la incidencia de cáncer en menores de 20 años es casi nula5. (tabla 1)
Tabla 1: Cáncer invasor- Casos por año, Tasas de incidencia ajustadas por edad. EE.UU. 1998-2003.
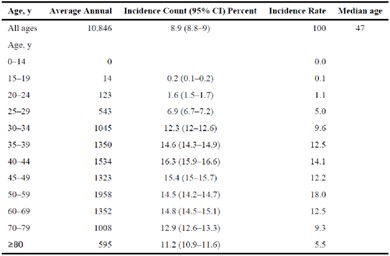
Tomado de Watson et al. Cancer 20085.
En la República Argentina se observan cifras similares, con solo 7 casos reportados entre 15 y 19 años6: (Fig. 2)
Figura 2: Incidencia de cáncer cervical en Argentina- Año 2012
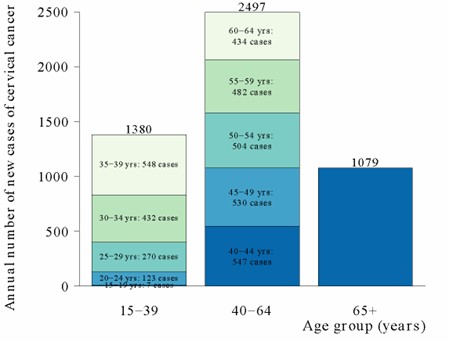
Fuente: Bruni L. Human Papillomavirus and Related Diseases in Argentina. Summary Report 10 March 20236.
Lo que sucede es que luego de ocurrida la infección del cuello uterino por parte del HPV oncogénico, habitualmente transcurren muchos años (alrededor de 10) hasta la aparición de la lesión de alto grado y otros tantos para el desarrollo del cáncer. Durante este tiempo, pueden darse instancias de regresión, de persistencia o de progresión de las lesiones.7 Este amplio espacio de tiempo, ofrece una enorme ventana para el tamizaje, el diagnóstico y el tratamiento oportuno. Sabemos entonces que la infección por HPV es extremadamente frecuente entre adolescentes. El contagio ocurre generalmente poco después del inicio de las relaciones sexuales. También sabemos que el 90% de las infecciones CIN I regresan espontáneamente dentro de los 3 años del diagnóstico.8 Entre aquellas que resuelven la infección, 50% volverán a presentar una lesión en los siguientes 3 años.9 Es decir, las adolescentes son un grupo con una alta tasa de infección, de nueva infección, pero también, una alta tasa de regresión y resolución espontánea de las lesiones.
Algo similar ocurre si consideramos a las lesiones de CIN 2 en particular. La tasa de regresión del CIN 2 en adolescentes es de alrededor del 60% a los 3 años.10 El 50% de las lesiones de CIN 2,3 en mujeres entre 20-24 años regresan espontáneamente cuando alcanzan los 25 años. Por otra parte, la progresión a cáncer es extremadamente baja, aún en aquellas con CIN 3, la tasa anual se estima en 0,5% en mujeres entre 20-24 años.11
En 2010, un ensayo publicado por Moscicki y colaboradores, que estudió la tasa de regresión de las lesiones de CIN 2 en adolescentes y mujeres jóvenes, mostró que la misma era 38% al año, 63% a los 2 años y llegaba a 68% a los 3 años12. La tasa de progresión fue solo de 15%. Este trabajo encendió una luz de alarma y un llamado a la cautela y la revisión de la conducta en estos casos.
Una revisión sistemática y meta-análisis sobre 36 ensayos, con 3160 pacientes estudiadas, publicada en 2018, mostró cifras similares, destacando que las tasas de regresión son particularmente más bajas si se considera el sub-grupo de mujeres menores de 30 años, en relación a los grupos de edades mayores (50% de regresión a 24 meses incluyendo toda la población estudiada, 60% de regresión en el subgrupo de menores de 30 años)13.
Otro dato relevante a la hora de decidir la conducta terapéutica, es el hecho de que 21,9% de las pacientes menores de 25 años con diagnóstico de CIN 2, que fueron sometidas a un procedimiento escisional, tuvieron un informe normal o de bajo grado en el estudio histopatológico de la pieza operatoria14.
Manejo del HSIL en la adolescencia
Cuando consideremos la conducta frente a estas lesiones debemos tener en cuenta los riesgos que los procedimientos escisionales pueden tener en los futuros embarazos. La escisión electroquirúrgica con asa (LEEP) aumenta 2 a 3 veces la incidencia de parto prematuro y consecuentemente el bajo peso al nacer. El riesgo aumenta en relación a la profundidad de la resección realizada. Si esta supera los 10 mm de profundidad, el RR es de 2.6, (95% IC 1.3-5.3)15. Además, debemos tener en cuenta los efectos psicológicos, incluyendo la afectación de la función sexual y de su relación de pareja, que muchas veces afecta a estas pacientes luego de las cirugías.
Ante el diagnóstico de un SIL de alto grado, siempre debemos tener en cuenta: la edad de la paciente, la extensión de la lesión, la colposcopia/ tipo de zona de transformación (ZT), el compromiso del canal endocervical, si se encuentra embarazada y la posibilidad de seguimiento.16
En términos generales, es deseable que todo el tejido afectado sea removido en la escisión. Pero, como ya vimos, cuanto mayor sea la extensión de la resección, especialmente del conducto endocervical, mayores serán las secuelas. Si la profundidad de la resección excede los 15 mm, se ha observado un aumento significativo del riesgo de parto pretérmino y el bajo peso al nacer. Si la resección no supera los 10 mm, ese riesgo no se vería afectado. Esto lleva a pensar en el concepto de un “tratamiento a medida” en cada caso, teniendo en cuenta la edad de la paciente, sus deseos de maternidad, el tipo de zona de transformación y las características particulares de la lesión, en cuanto a la extensión y el compromiso del conducto endocervical.
De acuerdo con la Clasificación colposcópica de Río 2011, se establecen 3 tipos de zona de transformación (ZT), que se designan de acuerdo a la posibilidad de visualizar el límite escamo-columnar.16 Si este es completamente ectocervical y visible, se designa como ZT tipo 1, si es en parte o todo endocervical pero aun completamente visible es una ZT tipo 2, y si es endocervical y no completamente visible, ZT tipo 3. Así, esta evaluación colposcópica previa a decidir el tipo de tratamiento a practicar, adquiere una importancia central. Para cada tipo de ZT se han establecido 3 tipos de escisiones, de profundidades crecientes16. (Fig. 3)
Figura. 3: Tipos de escisión y modos de practicarlas, de acuerdo a los tipos de ZT.
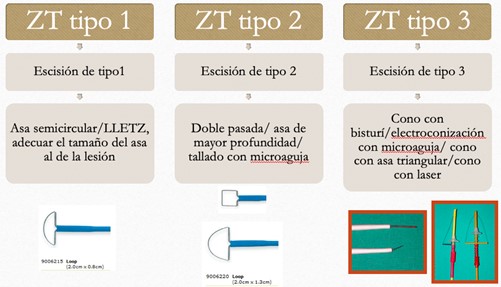
Fuente: elaboración propia
Ahora bien, ¿es siempre necesario el tratamiento escisional en las pacientes adolescentes y mujeres jóvenes?
Claramente surgen casos en los que es perfectamente factible considerar el manejo conservador.
En términos generales, el CIN 3 debe ser resecado, con las consideraciones de “tratamiento a medida” mencionadas previamente.
El CIN 2 puede manejarse de manera expectante, siempre que se cumplan ciertos requisitos. Por lo pronto, es muy importante tener certeza del diagnóstico. En lesiones muy extensas, se deben tener 2 o más biopsias para lograr un mapeo confiable. Debe existir correlación cito-colpo-histológica y que la lesión sea completamente visible (ZT 1 o 2). Siempre que sea posible, el diagnóstico de CIN 2 debe estar respaldado por una tinción con p16 positiva.2 Si se reúnen estos requisitos y la paciente es menor de 25 años, se le puede ofrecer seguimiento en lugar del procedimiento escisional.17 El seguimiento será cito-colposcópico cada 6 meses, por 2 años. Si el aspecto colposcópico de la imagen empeora o la citología se mantiene de alto grado al año, se recomendará repetir la biopsia. Si la lesión persiste más allá de los 2 años, se recomendará tratamiento escisional.5
Discusión
Algunos aspectos del manejo de estas lesiones aún son controvertidos.
Sería importante saber si las tasas de regresión del CIN 2 en mujeres jóvenes mantendría las mismas cifras si todos los casos de las casuísticas analizadas fueran sometidos a IHQ con p16. En este sentido cabe destacar que, en manos de patólogos expertos, la positividad para p16 en casos diagnosticados como CIN 2 por H&E es muy alta. Pero, la pobre reproducibilidad del CIN 2 en patólogos no expertos, especialmente si no se realizó la prueba de IHQ p16, plantea el riesgo de posibles sobre diagnósticos.
Otro aspecto a considerar es la posibilidad de emplear tratamientos ablativos para el manejo de estas patologías en este grupo etario. Estos permitirían tratar sin aumentar el obstétrico, al menos en teoría. Por tratamiento ablativo entendemos: la crioterapia, la ablación con láser y la termoablación. Estas podrían considerarse como alternativas aceptables, siempre y cuando el conducto endocervical se encuentre libre de lesión, la extensión de la lesión no supere el 75% de la superficie ectocervical y el límite superior de la lesión sea completamente visible.3
Finalmente, en el aspecto de los riesgos obstétricos de los tratamientos, cabe señalar las conclusiones a las que llega una revisión de la Cochrane Library, que aporta un dato a tener en cuenta. Esta publicación mostró que las mujeres con diagnóstico de CIN ya tienen de base, un riesgo mayor de parto prematuro.18 Es decir que, es una población con riesgo obstétrico independientemente del tratamiento. El tratamiento escisional actuaría aumentando aún más ese riesgo. Igualmente señalan que estos datos deben interpretarse con precaución dado que surgen de estudios observacionales, muchos retrospectivos, de baja y muy baja calidad.
Conclusiones
En casos de CIN2, con colposcopia con límite escamo-columnar visible y posibilidad de seguimiento estricto (paciente confiable), se podrá recomendar observación, dada la alta tasa de regresión de estas lesiones. Por otra parte, ante el diagnóstico de CIN 2 por H&E, siempre que sea posible, la tinción con p16 por inmunohistoquímica es mandatorio para la confirmación del diagnóstico y así evitar el posible sobrediagnóstico. En situaciones en las que haya factores de riesgo o en caso de persistencia de la lesión más allá de los 2 años, se efectuará el procedimiento escisional. Para aquellas adolescentes con lesiones de alto grado (CIN2/3), colposcopia con ZT 3 y compromiso del conducto endocervical o la paciente no fuera confiable para el seguimiento, se indica procedimiento diagnóstico escisional.
Bibliografía
- Smith JS, Melendy A, Rana RK y col. Age-specific prevalence of infection with human papillomavirus in females: a global review. J Adolesc Health 2008;43:S5–25. S e1–41. [PubMed: 18809145]
- Darragh TM, Colgan TJ, Cox JT y col. Members of LAST Project Work Groups. The Lower Anogenital Squamous Terminology Standardization Project for HPV-Associated Lesions: background and consensus recommendations from the College of American Pathologists and the American Society for Colposcopy and Cervical Pathology. Arch Pathol Lab Med. 2012 Oct;136(10):1266-97. doi: 10.5858/arpa.LGT200570. Epub 2012 Jun 28. Erratum in: Arch Pathol Lab Med. 2013 Jun;137(6):738. PMID: 22742517.
- Perkins RB, Guido RS, Castle PE y col. 2019 ASCCP Risk-Based Management Consensus Guidelines Committee. 2019 ASCCP Risk-Based Management Consensus Guidelines for Abnormal Cervical Cancer Screening Tests and Cancer Precursors. J Low Genit Tract Dis. 2020 Apr;24(2):102-131. doi: 10.1097/LGT.0000000000000525. Erratum in: J Low Genit Tract Dis. 2020 Oct;24(4):427. PMID: 32243307; PMCID: PMC7147428.
- Muñoz N, Méndez F, Posso H y col. Instituto Nacional de Cancerología HPV Study Group. Incidence, duration, and determinants of cervical human papillomavirus infection in a cohort of Colombian women with normal cytological results. J Infect Dis. 2004 Dec 15;190(12):2077-87. doi: 10.1086/425907. Epub 2004 Nov 22. PMID: 15551205.
- Watson M, Saraiya M, Benard V y col. Burden of cervical cancer in the United States, 1998-2003. Cancer. 2008 Nov 15;113(10 Suppl):2855-64. doi: 10.1002/cncr.23756. PMID: 18980204.
- Bruni L, Albero G, Serrano B y col. ICO/IARC Information Centre on HPV and Cancer (HPV Information Centre). Human Papillomavirus and Related Diseases in Argentina. Summary Report 10 March 2023.
- Schiffman M, Castle PE. The promise of global cervical-cancer prevention. N Engl J Med. 2005 Nov 17;353(20):2101-4. doi: 10.1056/NEJMp058171. PMID: 16291978.
- Moscicki AB, Shiboski S, Hills NK y col. Regression of low-grade squamous intra-epithelial lesions in young women. Lancet. 2004 Nov 6-12;364(9446):1678-83. doi: 10.1016/S0140-6736(04)17354-6. PMID: 15530628.
- Moscicki AB, Ma Y, Jonte J y col. The role of sexual behavior and human papillomavirus persistence in predicting repeated infections with new human papillomavirus types. Cancer Epidemiol Biomarkers Prev. 2010 Aug;19(8):2055-65. doi: 10.1158/1055-9965.EPI-10-0394. PMID: 20696663; PMCID: PMC2920057.
- Moore K, Cofer A, Elliot L y col. Adolescent cervical dysplasia: histologic evaluation, treatment, and outcomes. Am J Obstet Gynecol. 2007 Aug;197(2):141.e1-6. doi: 10.1016/j.ajog.2007.03.029. PMID: 17689626.
- Sasieni P, Castanon A, Parkin DM. How many cervical cancers are prevented by treatment of screen-detected disease in young women? Int J Cancer. 2009 Jan 15;124(2):461-4. doi: 10.1002/ijc.23922. PMID: 18844220.
- Moscicki AB, Ma Y, Wibbelsman C y col. Rate of and risks for regression of cervical intraepithelial neoplasia 2 in adolescents and young women. Obstet Gynecol. 2010 Dec;116(6):1373-1380. doi: 10.1097/AOG.0b013e3181fe777f. PMID: 21099605; PMCID: PMC3057366.
- Tainio K, Athanasiou A, Tikkinen KAO col. Clinical course of untreated cervical intraepithelial neoplasia grade 2 under active surveillance: systematic review and meta-analysis. BMJ. 2018 Feb 27;360:k499. doi: 10.1136/bmj.k499. PMID: 29487049; PMCID: PMC5826010.
- McAllum B, Sykes PH, Sadler L y col. Is the treatment of CIN 2 always necessary in women under 25 years old? Am J Obstet Gynecol. 2011 Nov;205(5):478.e1-7. doi: 10.1016/j.ajog.2011.06.069. Epub 2011 Jun 25. PMID: 21872201.
- Kyrgiou M, Koliopoulos G, Martin-Hirsch P y col. Obstetric outcomes after conservative treatment for intraepithelial or early invasive cervical lesions: systematic review and meta-analysis. Lancet. 2006 Feb 11;367(9509):489-98. doi: 10.1016/S0140-6736(06)68181-6. PMID: 16473126.
- Bornstein J, Bentley J, Bösze P y col. 2011 colposcopic terminology of the International Federation for Cervical Pathology and Colposcopy. Obstet Gynecol. 2012 Jul;120(1):166-72. doi: 10.1097/AOG.0b013e318254f90c. PMID: 22914406.
- Monge F, Humphreys A, Maciel A y col. Nueva guía 2022 Prevención primaria y secundaria del cáncer cervicouterino: “Manejo del tamizaje anormal y de las lesiones histológicas del cuello uterino”. SAPTGIyC- SOGIBA con el aval académico del comité de FASGO. Colposcopia Año 2022 | Vol. 33 | Nro. 2.
- Kyrgiou M, Athanasiou A, Kalliala IEJ y col. Obstetric outcomes after conservative treatment for cervical intraepithelial lesions and early invasive disease. Cochrane Database Syst Rev. 2017 Nov 2;11(11):CD012847. doi: 10.1002/14651858.CD012847. PMID: 29095502; PMCID: PMC6486192.
Médico de Staff del Servicio de Ginecología del Hospital Británico de Buenos Aires.
Encargado de la Sección de Patología del Tracto Genital Inferior
Vice-Presidente de la Sociedad Argentina de Patología del Tracto Genital Inferior y Colposcopia 2023-24.
Institución: Hospital Británico de Buenos Aires.
Perdriel 74 - CP 1280AEB - Ciudad Autónoma de Buenos Aires

