Coalescencia de labios en niñas. Opciones terapéuticas.
Therapeutic options for labial adhesions in girls
Trabajo Original Dra. Graciela Lewitan*
RESUMEN
La coalescencia de labios en niñas se presenta en un 3% siendo más frecuente en la primera infancia. El diagnóstico es clínico y pocas veces requiere la diferenciación con ambigüedad genital u otras malformaciones genitales mucho menos frecuentes. El tratamiento se indica cuando la coalescencia es completa o cuando existe sintomatología. Las opciones terapéuticas incluyen medidas higiénicas adecuadas, uso de estrógenos locales o la más moderna terapia corticoidea local. Se presentan 57 pacientes tratadas con las distintas terapéuticas. En las pacientes con coalescencia parcial dadas de alta (10), el 70% fue dado de alta con el uso de medidas higiénicas adecuadas y el 30% con estrógenos locales. En las coalescencias completas con éxito terapéutico (15), 90% fue tratado con estrógenos locales (promestrieno o estrógenos conjugados equinos). Una sola paciente fue dada de alta con el uso tratamientos varió entre 1 y 6 meses. Sólo dos pacientes presentaron telarca. Ninguna requirió debridación manual. El tratamiento médico es el de elección en esta patología.
Palabras clave: sinequia- labios- niñas- estrógenos
ABSTRACT
Labial fusion or coalescence occurs in 3% of girls and is most common during early childhood. Its diagnosis is mainly clinical and rarely requires differentiation with ambiguous genitalia or other less frequent genital malformations. Treatment is indicated when the coalescence is complete or when the patient has symptoms. Therapeutic options consist of appropriate hygienic measures or topical use of estrogen or corticoids. A total of fifty-seven patients received treatment. Among the discharged patients with partial coalescence (10), seventy percent only needed appropriate hygiene measures and 30% were treated with local estrogen. Among patients with complete coalescence that were successfully treated (15), 90% were treated with local estrogens (conjugated equine estrogens or promestriene) and only one received betametasona as treatment. The treatment´s duration varied betpatients presented tellarche.
No patient required surgical treatment. Medical treatment is the prefered option in this pathology.
Keywords: labial fusion- girls- estrogen
INTRODUCCIÓN:
La coalescencia de labios menores es una patología frecuente en la población pediátrica. Su diagnóstico es clínico y la fusión se evidencia al realizar la maniobra de Caparo o de la tienda de campaña, que consiste en colocar a la paciente en posición ginecológica supina y traccionar de los labios mayores de la vulva. Existen dos formas clínicas: la sinequia parcial y la completa donde el orificio es prácticamente imposible de visualizar.
Diversos tratamiento han sido utilizados, entre ellos se incluye la conducta expectante con controles periódicos, la instauración de medidas higiénicas adecuadas, el tratamiento con cremas con vitaminas A y D, el uso de estrógenos locales y en los últimos años, el uso de corticoides de mediana potencia; se han descrito incluso maniobras quirúrgicas de separación en consultorio o bajo sedación anestésica.
Las diferentes modalidades terapéuticas se indican no sólo de acuerdo a la sintomatología de la niña sino también de acuerdo a la experiencia del profesional, la posibilidad de conseguir las diferentes drogas que pueden utilizarse o la posibilidad del seguimiento de estas pacientes. Leung A(1), uno de los autores más citados en los estudios bibliográficos, muestra un trabajo en el cual las pacientes se incluyeron si la fusión afectaba al menos 50% de la abertura vaginal.
En el Uptodate 2017, efectuado por Laufer M. y otros(2), se propone realizar tratamiento únicamente en las pacientes con sintomatología vulvovaginal o urinaria o en las que presenten sinequia completa, debido a la dificultad en el paso de la orina. En la revisión de Orejón Luna(3), han publicado tratamientos quirúrgicos; sin embargo ellos no han hallado una indicación adecuada para la misma. Gaudens y cols.(4), autores de origen africano, sólo utilizan la maniobra quirúrgica por la inquietud de los padres que temen la presencia de genitales ambiguos.
Mayoglou L. y col.(5) evaluaron 151 pacientes que presentaron adhesión labial y fueron tratadas con betametasona o con estrógenos locales. Como antecedentes presentaban: mayor frecuencia de micciones (7,3%), infecciones del tracto urinario (19,9%), vaginitis (8,6%) o goteo postmiccional (12,6%). Esto autores compararon el tratamiento entre betametasona y estrógenos locales, llegando a la conclusión que los corticoides tiene una acción más rápida.
Tebruegge M. y col (6) sugieren que el tratamiento conservador con cremas con estrógenos sea utilizado como primera línea de intervención y es la opción preferida por la mayoría de los autores.
El objetivo de este trabajo es presentar la experiencia en los diversos tratamientos efectuados a las pacientes atendidas con esta patología en el consultorio de ginecología pediátrica del Hospital Argerich junto a una revisión bibliográfica sobre el tema.
MATERIALES Y MÉTODOS:
Se presentan 57 pacientes con coalescencia de labios. Todas las pacientes fueron diagnosticadas clínicamente mediante el examen genital en posición supina con los pies en posición de rana con tracción y separación de los labios (maniobra en tienda de campaña) para poder evaluar el tipo de coalescencia. Se investigó la presencia de infecciones vulvovaginales, infecciones urinarias y/o parasitológicas, instituyendo tratamiento de las mismas previo al tratamiento de las sinequias.
De acuerdo al tipo de fusión que presentaran, a la posibilidad de seguimiento, al antecedente de tratamientos previos, al poder adquisitivo de la familia y a la edad de la paciente, se indicaron los tratamientos. La terapéutica instituida fue variable: desde la instauración de medidas higiénicas locales adecuadas hasta el uso de estrógenos locales o de cremas con corticoides. Los estrógenos locales indicados fueron estrógenos conjugados equinos (ECE) o promestriene de acuerdo a lo que se consiguiera en el mercado. En niñas muy pequeñas asintomáticas, se indicaron medidas higiénicas y controles posteriores; también se adoptó esta misma conducta en las niñas con dificultades para su examen genital por llanto y/o resistencia.
Las medidas higiénicas indicadas consistieron en suspender el uso de jabones en la vulva, indicar la metodología adecuada para la higiene vulvar al orinar, evitar el uso del bidé, indicar baños exclusivamente en ducha; en las niñas con pañales, no higienizar la vulva con toallas húmedas con perfumes y/o alcohol (7).
Para la aplicación de las cremas, se instruyó a la madre o a quien estuviera a cargo de la niña sobre la forma de colocación efectuando la maniobra de la tienda de campaña para la mejor visualización de la sinequia; se indicó que utilizando un hisopo, colocaran la crema recorriendo la línea de fusión suavemente y una sola vez en cada dosis. Se informó a todos los que instituyeran el tratamiento hormonal que frente a la aparición de efectos adversos como telarca y/o hiperpigmentación de la mucosa vulvar, acudieran a la consulta para efectuar el cambio de medicación.
Se controló a las pacientes cada 15 días con el control de la fusión y con la palpación mamaria. Se indicó cambio de la medicación y nuevos controles, cuando en los controles a los 30 o 60 días no se obtenían los resultados esperados.
RESULTADOS
Se atendieron 57 pacientes con edad comprendida entre 2 meses y 6,2 años (Gráfico N°1).
La edad promedio fue de 17 meses. La forma más frecuente de presentación fue la coalescencia completa (61%). Nueve pacientes presentaron síntomas asociados: 5 con infección urinaria, 1 paciente con flujo vaginal, 1 con oxiuriasis , 1 con diarreas frecuentes y 1 paciente con antecedente de abuso sexual infantil. Una vez resuelta la patología asociada, se indicaron los tratamientos específicos de la fusión de labios.
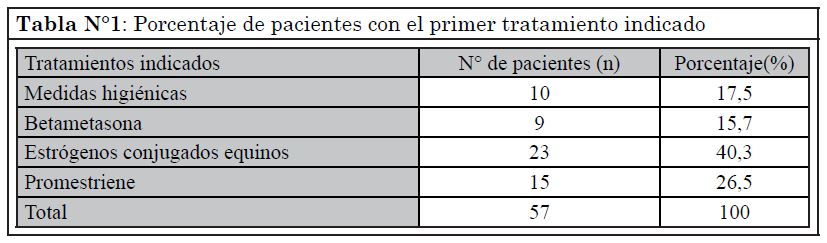
A 10 pacientes con coalescencia parcial les fue indicado exclusivamente el uso de medidas higiénicas adecuadas, de las cuales 4 (40%) fueron dadas de alta y otras dos (20%), requirieron tratamiento con estrógenos por mala evolución de la coalescencia. El resto de las pacientes recibieron: betametasona (9), promestriene (17) y estrógenos conjugados equinos (23). En la Tabla 1 se esquematizan los diversos tratamientos indicados en primer término:
De las 9 pacientes tratadas con betametasona, 3 fueron dadas de alta luego de dos meses de tratamiento (33%).
La mayor parte de las pacientes (40) recibió estrógenos locales ya sea promestrieno o ECE, de las cuales 45% fueron dadas de alta después de tratamientos de 1 a 6 meses de duración. En dos pacientes se comenzó con el uso de promestriene pero como no hubo respuesta, se le indicó ECE. En otras dos pacientes fue necesario suspender el estrógeno por la aparición de telarca y se les indicó corticoides.
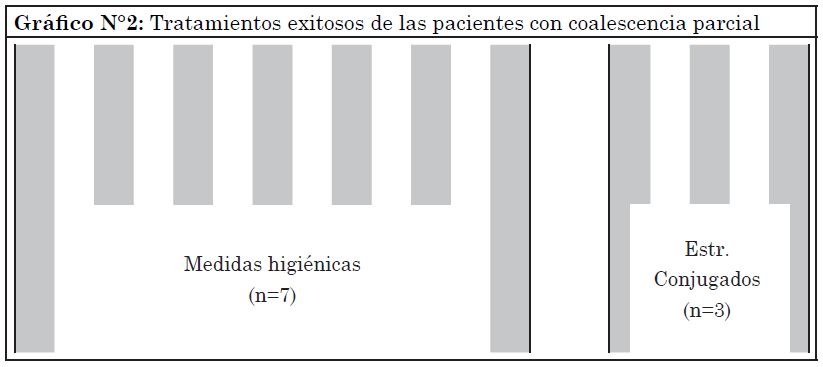
Del total de las pacientes, 25 (44%) fueron dadas de alta. Entre las que presentaban coalescencia parcial y fueron dadas de alta (10), el 70% recibió medidas higiénicas y el resto estrógenos conjugados equinos (Gráfico 2).
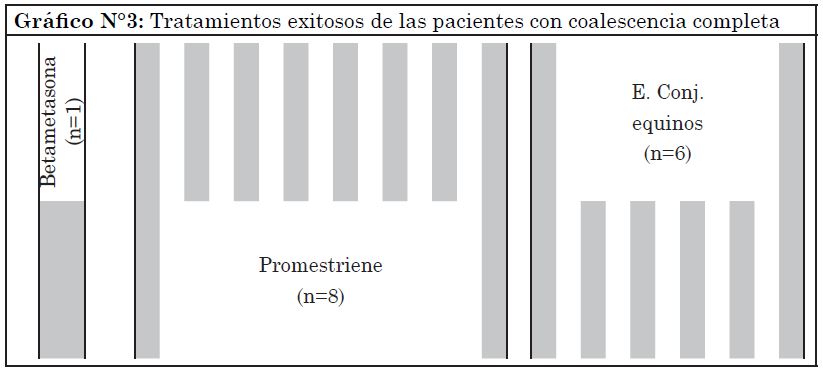
Las pacientes dadas de alta con fusión completa fueron 15 niñas: 6 tratadas con ECE, 8 con promestriene y una con betametasona (Gráfico N°3).
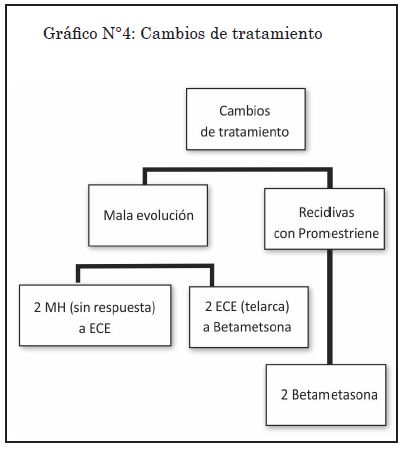
Dos pacientes recidivaron. Estas habían sido tratadas con promestrieno, se las rotó a betametasona y continúan en tratamiento. (Gráfico N°4).
DISCUSIÓN:
La sinequia de labios es una patología adquirida frecuente en la población pediátrica, con predominio en la primera infancia. Según Leung se halla en un 3 % de la población pediátrica femenina. La edad promedio de la población estudiada fue de 17 meses lo que coincide con Leung y cols., quienes trataron a 20 niñas siendo la edad media de las pacientes de 13,2 meses (rango de 2 a 38 meses).
En otro tiempo, posiblemente debido a que las neonatas no eran examinadas al nacer y la fusión se diagnosticaba en niñas muy pequeñas, esta patología era considerada como congénita. Sin embargo, con el correr de los años, se han ido conociendo mejor los genitales de las niñas al nacer (8) y la coalescencia no se halló en el examen físico, por lo cual se comenzaron a evaluar diferentes causas.
Hoy se considera que existen varias etiologías posibles; unas no invalidan a las otras ni su simultaneidad. Desde el nacimiento, la neonata va perdiendo los estrógenos circulantes y una de las causas posibles es la ausencia de estrógenos locales. Martin-Alguacil y cols.(9), han hallado que no existen suficientes receptores hormonales en los tejidos de la zona en estas niñas. Otra etiología es la irritación frecuente tanto de la orina como de la materia fecal especialmente en los defectos de higiene ya sea por pobre o por excesiva higiene. Otras causas son las injurias, el abuso sexual infantil, los traumatismos genitales, el liquen escleroso vulvar y los procesos infecciosos concomitantes que provocan vulvovaginitis específicas o inespecíficas.
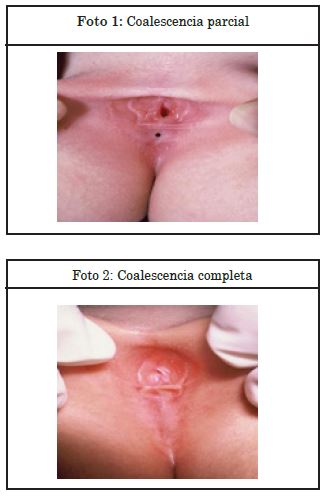
La fusión de los labios puede ser parcial (foto 1), visualizándose una membrana que se une en la línea media de la vulva con uno o más orificios a lo largo de la línea de fusión. La unión de los labios puede ser completa (foto 2) cuando la línea de fusión es completa observándose un pequeño orificio por el cual orina la niña y la hemos hallado en 61% de nuestras pacientes. Probablemente la alta frecuencia de coalescencia completa observada en esta muestra se deba a que al consultorio de ginecología pediátrica los pediatras derivan a estas niñas ya sea por su sintomatología o por falla del tratamiento inicial.
Si bien las sinequias suelen ser asintomáticas, al ser consultadas las madres sobre la forma de micción de las niñas, han referido que presentaron un chorro de poca fuerza o incluso una micción tipo goteo.
El diagnóstico es clínico con la maniobra de Capraro y su tratamiento médico prácticamente efectivo, exitoso y sencillo(10). Sin embargo, para el ojo no muy bien entrenado, el diagnóstico diferencial con patologías más severas es de fundamental importancia. Las siguientes patologías deben ser tenidas en cuenta a la hora de efectuar el diagnóstico:
- Clítoris bífido
- Agenesia vaginal completa
- Genitales ambiguos
- Persistencia del seno urogenital
- Tabique vaginal transverso bajo
- Himen imperforado
Se ha indicado tratamiento higiénico, acorde con las propuestas por Girton(11), a las niñas más pequeñas o a las que era muy difícil examinar y tocar sus genitales aún por sus propias madres. El tratamiento con estrógenos locales, en particular con estrógenos conjugados, fue más utilizado debido a que en nuestro medio era más fácil su adquisición. Sin embargo, el uso de estrógenos conjugados equinos fue utilizado como segunda opción al indicar cremas con estrógenos, debido a que se han observado más efectos adversos con su uso: telarca o hiperpigmentación vulvar. En nuestra casuística, 2 pacientes (3,5%) presentaron telarca pero ninguna presentó hiperpigmentación vulvar. Se ha referido que el uso de promestriene es útil porque provoca menos efectos adversos (12). Hemos hallado coincidencia con la literatura ya que con promestriene no se han observado efectos adversos pero las pacientes han requerido mayor tiempo de uso para lograr la apertura de la fusión. No se ha utilizado colpoestriol como lo propone Rahman.
Acorde con Leung, solo se indicó tratamiento a las pacientes con sintomatología o con coalescencia que cubra al menos el 50% de la apertura vulvar a diferencia de Laufer que propone sólo tratar a las pacientes con sintomatología o con coalescencia completa. No se ha efectuado ningún procedimiento quirúrgico a diferencia de Orejon Luna, Mayoglou entre otros. Toda maniobra quirúrgica puede generar un daño mayor en la niña ya que puede recidivar y el tejido cicatrizal ser menos sensible a las drogas que se utilizan pero además, se ha encontrado que los tejidos de los labios menores están muy inervados a lo largo de su borde y esta inervación está asociada con la congestión en la excitación sexual. O sea que este tejido es importante en la futura respuesta sexual de estas jóvenes pacientes (13).
Con respecto a la duración del tratamiento, hace muchos años hemos publicado que no es necesario efectuar tratamientos cortos con estrógenos ya que no hemos hallado efectos adversos con su uso prolongado (60-90 días)(14). Leung presentó el tratamiento con estrógenos locales y la duración media del mismo fue de 2,4 meses (rango 1 a 3,5 meses).
El uso de betametasona ha sido incluido como una nueva opción terapéutica aunque se ha obtenido un éxito terapéutico menor al descripto por Mayoglou quien refiere casi 79% de apertura de la coalescencia con un promedio de 1,2 meses de tratamiento en un mayor número de pacientes que el presentado acá (15/19). Estos autores presentan tratamientos con estrógenos locales cuya media de duración fue de 2,2 meses, con una separación de la fusión en el 71,2% (104/146) de las pacientes y la terapia con betametasona se utilizó en 19 pacientes durante una media de 1,25 meses (rango de 2 semanas a 12 semanas), obteniendo una separación en 78,9%.
Algunos autores como Egeman(15), proponen el uso combinado de betametasona y estrógenos locales (9).
CONCLUSIONES
La coalescencia de labios menores es una patología frecuente en la población infantil y su diagnóstico es tan sencillo que puede efectuarlo clínicamente el pediatra adiestrado en el examen genital de niñas.
Las medidas higiénicas adecuadas pueden mejorar e incluso concluir con las adhesiones labiales en un porcentaje importante de las pacientes.
Las opciones terapéuticas pueden ser desde la expectación con seguimiento periódico hasta la presencia de sintomatología, o bien tratar con corticoides de mediana potencia como la betametasona o con estrógenos locales como el tradicional estrógeno conjugado equino o el más moderno promestriene.
Se debe instruir claramente el modo del uso de las cremas locales a quien va a efectuar el tratamiento para lograr un éxito terapéutico y para que tenga presente los posibles efectos adversos en particular la telarca y la hiperpigmentación vulvar.
Todavía es necesario contar con mayor experiencia para elegir la terapéutica con corticoides. La indicación de estrógenos locales sigue siendo aún la más elegida.
Sea cual fuere el tratamiento médico instituido, el porcentaje de éxito es elevado. Se desaconsejan totalmente las maniobras quirúrgicas por lo traumático y por la posibilidad de dejar secuelas cicatrizales a corto y a largo plazo difíciles de resolver.
REFERENCIAS
- Leung A, Treatment of Labial Fusion with Topical Estrogen Therapy. Clin Pediatr. 2005; 44: 245-
- Laufer M, Emans SJ Uptodate: Overview of vulvovaginal complaints in the prepubertal child, 2017
- Orejón de Luna G, Fernández Rodríguez M. Adherencias de labios menores en niñas prepuberales asintomáticas: tratar o no tratar. Evid Pediatr. 2009;5:70.
- Gaudens DA, et al. Labial fusion in the pediatric surgery departamento of Yopougon Universitiy hospital (Cote d´Ivoire):108 cases. Sante 2008; 18:35-8.
- Mayoglou L. Success of Treatment Modalities for Labial Fusion: A Retrospective Evaluation of Topical and Surgical Treatments. J Pediatr Adolesc Gynecol (2009) 22: 247- 250
- Tebruegge M.( Is the topical application of estrogens cream an effective intervention in girls suffering from labial adhesions? Arch Dis Child 2007; 92,3: 268-271
- Lewitan G., cap. 13: Coalescencia de labios menores en Ginecología de niñas y adolescentes, Ed. Journal, Buenos Aires, 2013: 109-112.
- Lewitan G., Pérez de Scarano E., et al., Hallazgos del neonatólogo en el examen genital de la recién nacida, Arch Arg Pediatr 2003;101(5):382-385
- Martin-Alguacil N, Pfaff DW, Kow LM, Shoeber JM. Oestrogen receptors and their relation to neural receptive tissue of the labia minora. BJU Int 2008; 101:1401-6.
- Pereira Pacheco B. Coalescencia de labios menores, en Ginecología Infanto Juvenil, de Sánchez de la Cruz B. y col, Capítulo 9, Editorial Médica Panamericana, Buenos Aires; 2011. p. 91-7.
- Girton S. Labial Adhesion: A Review of Etiology and Management.Postgraduate Obstetrics & Gynecology. 2006, 26 • 23: December 15
- Rahman,G., Ocampo, D., Rubinstein, A. Fusión de labios menores (Coalescencia de labios menores - Sinequia vulvar), Ludovica Pediátrica 2009, vol. XI, nº 3, 82-84.
- Schober J, Cooney T.,Pfaff D, Mayoglou L, Martin-Alguacil,N Innervation of the Labia Minora of Prepubertal Girls, , Pediatr &Adoles Gynecol December 2010 Vol 23, Issue 6: 352–357
- Lewitan G . Traverso M., Coalescencia de labios menores en niñas premenárquicas, arch Arg Pediatr 1997; 95(1): 21-6.
- Egemen E. - How Should We Treat Prepubertal Labial Adhesions? Retrospective Comparison of Topical Treatments: Estrogen Only, Betamethasone Only, and Combination Estrogen and Betamethasone. J Pediatr Adolesc Gynecol 2011, 24: 389-91.
* Ginecóloga Hospital Argerich, Buenos Aires, Argentina.
Especialista en Ginecología (C.C.P.M.). Especialista en Endocrinología Ginecológica y de la Fertilidad. Certificada en Ginecología Infanto-juvenil (UBA). Docente adscripta en Ginecología de la UBA. Autora del libro, en colaboración con otros autores, Ginecología de niñas y adolescentes.
E-mail: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.