Fibroadenoma gigante juvenil en la adolescencia: presentación de un caso clínico
Giant juvenile fibroadenoma in adolescence: a clinical case
Caso Clínico
Dra. Ponce, Giselle1; Dra. Zunana, Cecilia2; Floria, Miguel3, Alvarez Lucila4, Dra. Califano, Paula5
1. Médica especialista en Tocoginecología y certificada en Ginecología Infanto Juvenil. Beca completa de perfeccionamiento en Ginecología Infanto – Juvenil. Hospital de Pediatría SAMIC Prof. Dr. J.P. Garrahan. Tocoginecóloga de planta del Centro de Salud y Acción Comunitaria (CeSAC) N° 27, Ciudad de Buenos Aires, Argentina.
Correo electrónico: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
2. Médica especialista en Tocoginecología y certificada en Ginecología Infanto - Juvenil. Médica de planta Ginecología Hospital de Pediatría SAMIC Prof. Dr. J.P. Garrahan.
Correo electrónico: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
3. Médico cirujano plástico. Médico de planta Servicio de Cirugía Plástica y Quemados. Hospital de Pediatría SAMIC Prof. Dr. J.P. Garrahan.
Correo electrónico: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
4. Médica cirujana pediátrica. Médica de planta Servicio de Cirugía. Hospital de Pediatría SAMIC Prof. Dr. J.P. Garrahan.
Correo electrónico: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
5. Médica de planta especialista en Tocoginecología y certificada en Ginecología Infanto - Juvenil. Jefa de Ginecología Hospital de Pediatría SAMIC Prof. Dr. J.P. Garrahan.
Correo electrónico: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Resumen
Los tumores mamarios en niñas y adolescentes son infrecuentes; en su mayoría se trata de lesiones benignas. La enfermedad maligna de la mama constituye menos del 1% de los tumores malignos pediátricos y menos del 0.1% de todas las neoplasias mamarias. El fibroadenoma juvenil es el hallazgo benigno más prevalente; se considera “gigante” cuando mide más de 5 cm, pesa más de 500 gramos y/o reemplaza más del 80% de la glándula. Este suele ser de rápido crecimiento, generando incomodidad, angustia y ansiedad. Es fundamental el asesoramiento y acompañamiento de la adolescente y su familia. Su principal diagnóstico diferencial es el tumor phyllodes, que puede ser indistinguible clínicamente siendo necesario el estudio histopatológico. El tratamiento suele incluir la exéresis completa, con énfasis en preservar el tejido glandular y el complejo areola pezón. El plan quirúrgico es fundamental y el trabajo interdisciplinario es indispensable para un correcto diagnóstico y tratamiento. Se presenta el caso clínico de una adolescente con una tumoración mamaria de gran tamaño, su abordaje y resolución.
Palabras claves: fibroadenoma gigante juvenil, fibroadenoma, tumores mamarios, adolescencia.
Abstract
Breast tumors in girls and adolescents are not common. They are mostly benign lesions. Malignant breast disease is found in less than 1% of pediatric malignancies and in less than 0.1% of all breast cancers. The most prevalent benign finding is juvenile fibroadenoma. It is considered “giant” if it is greater than 5 cm, weights more than 500 grams, or/and replaces at least 80% of the breast. These benign tumors tend to have a rapid growth resulting in discomfort, distress, and anxiety. Patients and family counselling is very important. The main differential diagnosis is phyllodes tumor. It should be differentiated by a histopathological examination. Treatment usually includes mass complete excision with developing breast parenchyma and nipple areolar complex preservation. Surgical planning is crucial and interdisciplinary approach is essential in order to make a correct diagnosis and treatment. This is a case report of an adolescent with a large breast tumor, its approach and resolution.
Key words: juvenile giant fibroadenoma, fibroadenoma, breast tumors, adolescence
Las fotografías publicadas en el presente artículo fueron tomadas previa firma de consentimiento informado de la adolescente y su familiar.
Introducción
Los tumores mamarios en niñas y adolescentes son infrecuentes. Su prevalencia y características difieren respecto a los de la población adulta. La mayoría son lesiones benignas o cambios propios del desarrollo de la glándula mamaria. El fibroadenoma (FA) es el hallazgo benigno más frecuente alcanzando hasta el 94% de las masas mamarias biopsiadas1;[i] . El fibroadenoma gigante juvenil (FGJ) corresponde a una variante que se caracteriza por su rápido crecimiento y dimensiones. El cáncer de mama en adolescentes constituye menos del 0.1% de todos los cánceres mamarios y menos del 1% de los tumores malignos pediátricos3. Dentro de los tumores malignos, la enfermedad metastásica es la de mayor prevalencia (sarcomas, neoplasias del sistema nervioso central y hematológica). Se presenta el caso clínico de una adolescente con una tumoración mamaria de gran tamaño, su abordaje y resolución.
Caso clínico
Adolescente de 14 años y 10 meses de edad concurre a la consulta, acompañada por su madre por presencia de asimetría mamaria con tumoración en mama izquierda.
Presentó la menarca a los 11 años. A partir de ese momento, se observó un aumento progresivo del tamaño de la mama izquierda, que se aceleró en la última semana. Asimismo, se agregó mastalgia con regular respuesta analgésicos comunes. No se registró pérdida de peso durante los últimos años, así como otros síntomas asociados.
No presenta antecedentes patológicos de importancia y no recibe medicación en forma habitual. Presenta ciclos regulares cada 24 días, de entre 5 y 7 días de duración, de poca cuantía y sin dismenorrea.
Vive con sus padres. Concurre al colegio, con buen rendimiento, tiene grupo de pares, con buena relación. Realiza actividad física sólo en el colegio. Se realiza entrevista a solas, en la que refiere no estar en pareja. Identidad acorde a género asignado al nacimiento, orientación heterosexual. Niega inicio de relaciones sexuales.
Se realiza examen físico a solas con la adolescente. Se encuentra en buen estado general, hemodinámicamente compensada. No se palpan adenopatías cervicales ni axilares. Se observa marcada asimetría mamaria con estadio de Tanner 4. A nivel de mama derecha, se palpan dos formaciones nodulares (hora 3 y 9) duro elásticas de bordes bien delimitados, lobulados y móviles de 3 x 2 cm. La mama izquierda aumentada de tamaño, con presencia de circulación colateral (Figura 1). En la misma se palpa una formación duro-elástica, poco móvil dado el volumen, con leve dolor a la palpación, no adherida a planos profundos ni a la piel. No se evidencian retracciones de piel o galactorrea.
A la palpación el abdomen estaba blando, depresible, indoloro. No presenta visceromegalias. El examen genital no presenta particularidades; tiene himen circular conservado.
El resto examen físico no presenta hallazgos de mención. Los signos vitales son: tensión arterial 115/80 mmHG, frecuencia cardiaca 70 latidos por minuto. Frecuencia respiratoria 18 por minuto y saturación de oxígeno con aire ambiente 99%, temperatura axilar T° 36.7ºC.
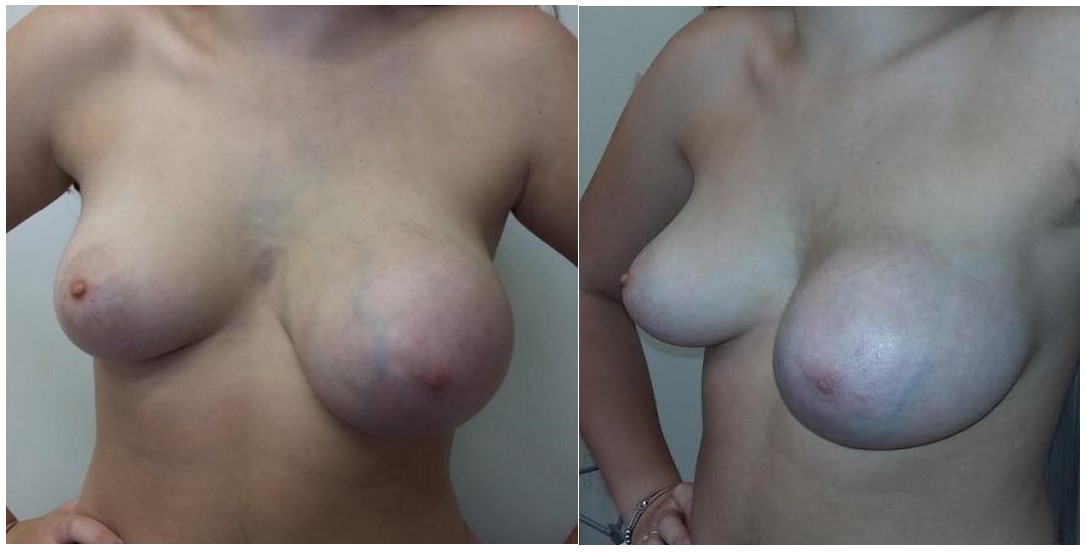
Figura 1. Fotografía de frente y perfil de la adolescente. Se observa franca asimetría a expensas de mama izquierda con cambios en la circulación colateral.
Se solicita ecografía mamaria bilateral donde se evidencia a nivel de mama izquierda la presencia de formación sólida, multilobulada de ecoestructura heterogénea con aéreas anecoicas centrales, sin vascularización al examen Doppler color que mide aproximadamente 9 cm x 9.9 cm x 7 cm (L x T x AP) (Figura 2). No se logra identificar tejido mamario de características conservadas. En mama derecha dos imágenes lobuladas, sólidas de menor tamaño de similitud imagenológica a las de mama izquierda. No se visualizan adenopatías en huecos axilares.
Se realiza estudio de rutina de laboratorio con el objeto de descartar neoplasia hematológica, que resulta normal.
Se asesora a la adolescente y su familia sobre los hallazgos, con diagnóstico presuntivo de FGJ y se plantean otros posibles diagnósticos diferenciales.
Es evaluada por cirugía general y plástica quienes, para realizar el plan quirúrgico de exéresis y estudio anatomopatológico, solicitan una resonancia magnética nuclear (RMN). En dicho estudio se informa: “en topografía de mama izquierda, voluminosa masa sólida redondeada, de bordes definidos, con escasa glándula mamaria adyacente. Asimismo, se observan dos imágenes de similar comportamiento de menor tamaño a ambos lados del pezón derecho. La formación sólida de mama izquierda es de márgenes circunscriptos de 9.3 cm x 11.1 cm x 9.8 cm con un volumen de 546 ml. Señal en T2: predominantemente hiperintenso respecto al tejido fibroglandular con predominio de componente celular. Post-contraste: Curva tipo 1. Captación de contraste en forma homogénea y progresiva, a excepción de región central hipointensa (coincidente con áreas hiperintensas en T2), que podrían corresponder a áreas de necrosis. Presenta retracción de la piel en cuadrante infero-interno y dilatación de la vena mamaria interna homolateral, en forma tortuosa. Ganglios axilares del lado izquierdo, el de mayor tamaño mide 1 cm en su diámetro menor, con señal conservada en secuencias STIR, con restricción leve en la difusión, sin caída en el mapa área debajo de la curva. Las formaciones sólidas del lado derecho son de menor tamaño, de morfología ovalada, con márgenes lobulados y definidos. Se comportan hiperintensas homogéneas, con bordes y septos internos hipointensos en T2 y secuencias post-contraste, con restricción heterogénea en secuencias de difusión. Miden aproximadamente 2.8 x 2.5 x 2.8 cm y 2 x 1.3 x 2.6 cm. Por su comportamiento en T2 y con contraste, sus bordes definidos y tamaño mayor a 5 cm, podrían corresponder en primera instancia a fibroadenoma gigante juvenil izquierdo, asociado a dos fibroadenomas contralaterales de menor tamaño”. (Figura 3)
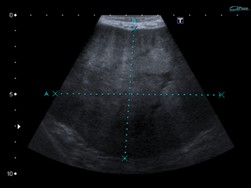
Figura 2. Ecografía mama izquierda. Se observa masa sólida multilobulada de ecoestructura heterogénea con aéreas anecoicas centrales, sin vascularización al examen Doppler
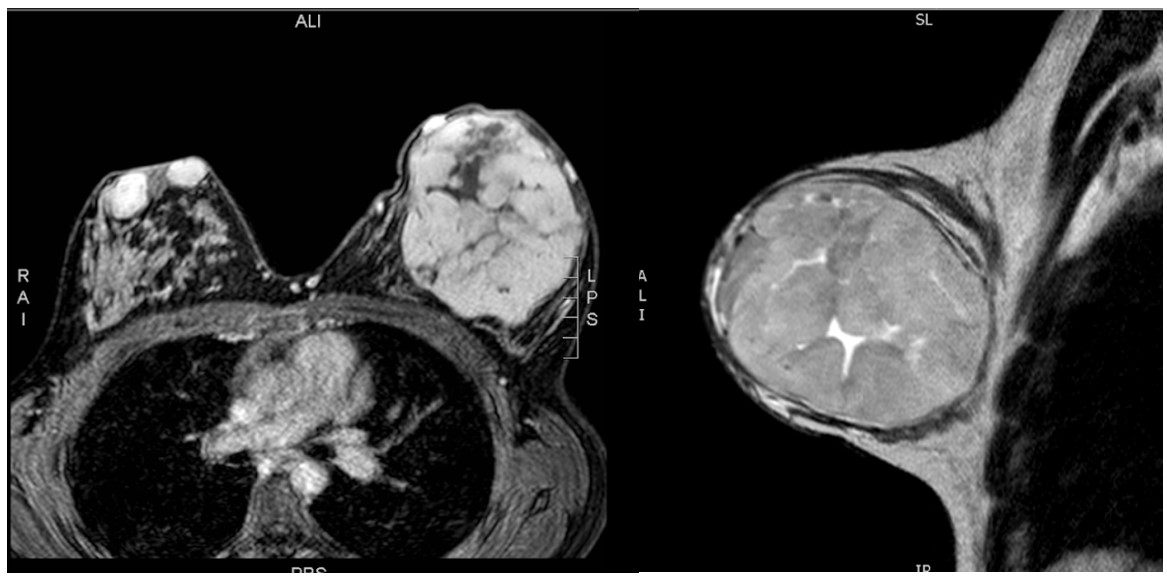
Figura 3. Resonancia Magnética: a nivel de mama izquierda, voluminosa masa sólida redondeada, de bordes definidos, con escasa glándula mamaria adyacente. En mama derecha dos imágenes de similar comportamiento de menor tamaño a ambos lados del pezón derecho.
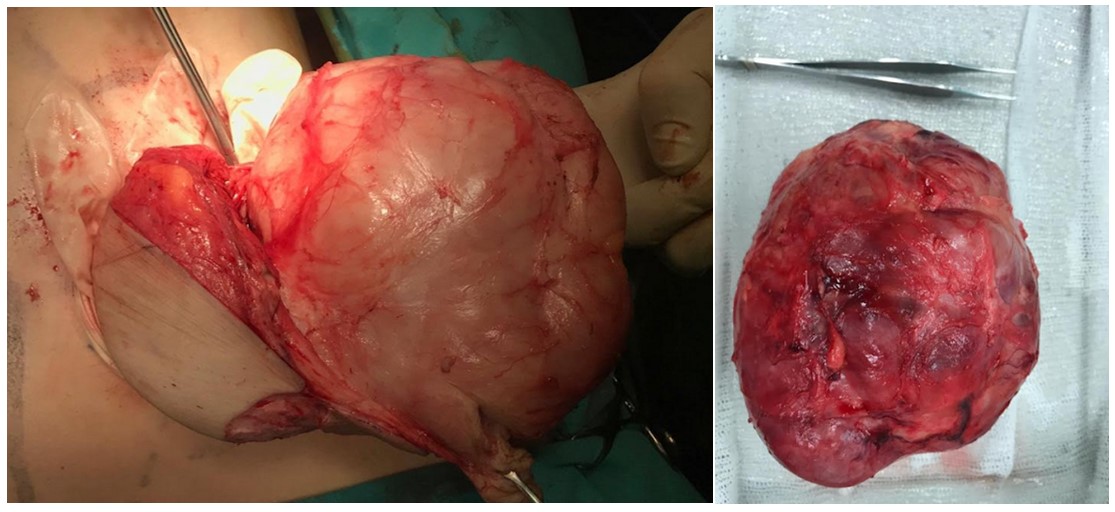
Se realiza cirugía, previo consentimiento informado, en la que se conserva el tejido mamario. Se diseñan abordajes para la reconstrucción y lograr su simetría con reconstrucción inmediata sin uso de prótesis. Se efectúa exéresis completa de la tumoración de mama izquierda y de las dos de mama derecha con hallazgos en macroscopía vinculables a FGJ y fibroadenomas respectivamente (Figura 4).
Se envían las piezas para estudio seriado histológico que confirma dichos resultados: Mama izquierda: fibroadenoma gigante juvenil (11,5 x 10,5 cm). Mama derecha: fibroadenoma (3 X 2 cm).
El postoperatorio no presenta complicaciones. Evoluciona favorablemente tanto clínica como cosméticamente en el postoperatorio alejado (Figura 5).
a) b)
Figura 4. a) Macroscopía intraoperatoria b) post exéresis de la tumoración de mama izquierda.
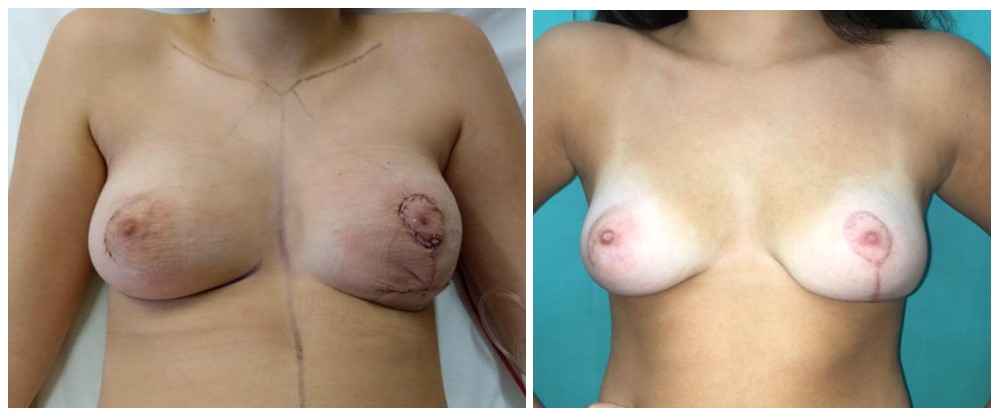
a) b)
Figura 5. a) postoperatorio inmediato b) al mes de la cirugía.
Discusión
El FA es el tumor mamario más frecuente en la adolescencia, representa hasta un 94% de las lesiones mamarias quirúrgicas1; 2. Es una lesión fibroepitelial benigna sólida, móvil, delimitada, indolora y unilateral, con un tamaño promedio de 2 a 3 cm1;3;4. El FGJ es una variante histológica poco frecuente, que constituye el 0-5-2% de los fibroadenomas2;5;6. Se define como aquel que mide más de 5 cm de diámetro, pesa más de 500 gramos y/u ocupa al menos el 80% de la mama3;5. Además del tamaño y el rápido crecimiento, pueden observarse cambios en la piel, con ulceración y aparición de venas superficiales distendidas o prominentes.
La etiopatogenia es desconocida, aunque se cree que pueda estar vinculado a un aumento de la sensibilidad a los estrógenos7. En la mayoría de las mujeres, la lesión aparece durante el periodo del desarrollo puberal y más cerca de la menarquía. Esto podría ser debido a la gran actividad celular en los lóbulos que ocurre desde el inicio de la pubertad hasta aproximadamente los 25 años7.
El diagnóstico diferencial del FGJ incluye procesos inflamatorios, lesiones proliferativas benignas (hamartoma, lipoma, hipertrofia virginal o juvenil e hiperplasia seudoangiomatosaestromal [HEP]) y el tumor phyllodes5;8;9. Este último es principal diagnóstico a considerar; se trata de un tumor fibroepitelial que varía desde una masa benigna (el 85% de los casos aproximadamente) hasta otras que se asemejan y comportan como los fibrosarcomas, constituyendo la neoplasia maligna primaria más frecuente en la adolescencia1;3 6. Clínica y ecográficamente puede ser indistinguible del FGJ, e incluso de la hipertrofia virginal y la HEP. El cáncer de mama debe ser incluido dentro de los diagnósticos diferenciales, aunque en adolescentes constituye menos del 0.1% de todos los cánceres mamarios y menos del 1% de los tumores malignos pediátricos3. Dentro de estos últimos la enfermedad metastásica es la de mayor prevalencia (sarcomas, neoplasias del sistema nervioso central y hematológica). El cáncer primario de mama tiene una incidencia aproximada de 0.1 casos por millón de mujeres menores de 20 años y el carcinoma secretor (subtipo del carcinoma ductal invasor) es la variante de mayor prevalencia3ʹ7 Suele tener pronóstico más favorable7. La transformación maligna de un fibroadenoma se estima menor al 0.3% y es difícil de ver antes de los 40 años10.
La mamografía no constituye un estudio útil para el estudio de la mama adolescente, dadas las características del tejido, denso fibroglandular que hace que las imágenes sean de poca calidad1;2;5. La ecografía es el método auxiliar de elección. En el caso del FA la ecografía muestra característicamente una imagen hipoecoica, bien circunscripta y de márgenes definidos, macro lobulados; pudiendo tener o no vascularización al Doppler. El valor predictivo negativo para malignidad es del 99,6%. La utilidad de la RM no se ha determinado aún, pero puede ser de ayuda a la hora de sospecha de malignidad y para determinar el plan quirúrgico. En una investigación donde se estudiaron las características diferenciales imagenológicas (mamográficas, ecográficas y por RM) de un FA versus tumor phyllodes sugieren considerar el diagnóstico presuntivo de este último ante masas mayores a 3 cm, con bordes microlobulados, sombra irregular, patrón con ecos internos complejos, hipervascularización y áreas quísticas internas pero los estudios por imágenes no son categóricos 11.
La mayoría de los hallazgos en esta etapa suelen ser concordantes con patología benigna, frecuentemente fibroadenoma, siendo pasibles de manejo conservador y seguimiento clínico. Una masa palpable que cumple criterios de benignidad ecográficos tiene una probabilidad menor al 1-2% de ser maligna, probabilidad que resulta aún más baja en este grupo etario.
Se sugiere que la biopsia de una lesión clínica pequeña y ecográficamente no sospechosa sea evitada y se mantenga control periódico. El profesional debe asesorar, tranquilizar y acompañar a la adolescente y su familia quienes suelen presentar gran ansiedad ante el hallazgo.
El tratamiento quirúrgico escisional continúa siendo el procedimiento recomendado ante la presencia de masas de rápido crecimiento o mayores a 4-5 cm, independientemente de las características ecográficas o el resultado de la biopsia con aguja gruesa, ya que es difícil descartar un tumor phyllodes únicamente por estos criterios7. Zmora y col. realizaron un estudio de casos retrospectivo donde realizaron biopsia core en 22/67 pacientes que luego fueron sometidas a cirugía por tumor mamario12. Los resultados entre el resultado de la biopsia y la pieza quirúrgica fueron concordantes en sólo 63.6% de los casos. Este autor recomienda considerar la biopsia en el caso de tumores pequeños con alta sospecha de malignidad, presencia de historial familiar, mutaciones genéticas, enfermedad maligna extramamaria o radiación previa. Propone conducta quirúrgica en el caso de masas mayores a 3 cm y/o de rápido crecimiento independientemente de las variables clínicas e imagenológicas.
Se propone que la cirugía se realice considerando los siguientes tres principios13: “Conservar todo el parénquima mamario normal, ajustar la piel y posicionar el complejo areola-pezón de forma simétrica a la mama opuesta”. En el caso de FGJ, debido al tamaño que pueden alcanzar, es fundamental el planeamiento quirúrgico y la reconstrucción posterior; incluso debe considerarse en algunos casos, la realización de una mastectomía subcutánea5;6. La tasa de recurrencia es del 33% dentro de los 5 años postquirúgicos6. El seguimiento recomendado es a los 3 meses y cada 6 meses durante los primeros dos años por la posibilidad de recidivas7.
En la adolescente presentada se realizó una cirugía donde se pudo enuclear la gran masa conservando tejido glandular y con reconstrucción inmediata, obteniendo una exéresis completa y con una buena simetrización con la mama contralateral con un seguimiento de 4 años sin recidivas.
Finalmente, pero no menos importante, es fundamental jerarquizar la exploración mamaria en todas las consultas de adolescentes, independientemente de la mención de síntomas. La misma es una oportunidad para la educación sobre salud mamaria y la detección temprana de patología. En particular, en adolescentes con antecedentes de enfermedades malignas extramamarias es fundamental incluir la exploración mamaria en forma sistemática para descartar recurrencia en dicha topografía.
Conclusión
Los tumores mamarios en la adolescencia suelen ser de naturaleza benigna y la conducta suele ser expectante. En el caso de los fibroadenomas gigantes juveniles el principal diagnóstico diferencial es el tumor phyllodes, con el que tiene similitud clínica y ecográfica. Ambos suelen requerir cirugía siendo la histología necesaria para diferenciarlas. Es fundamental la contención de la adolescente y su familia, dado el impacto emocional y preocupación debido al tamaño que llegan a alcanzar en poco tiempo. El trabajo interdisciplinario es primordial para una correcta resolución y adecuados resultados.
Bibliografia
- Divaste A, Weldon C, Labow B. Capítulo 22: Las mamas: exploración y lesiones. Páginas: 405-421. En Emans J, Laufer M, Goldstein D. Ginecología en la infancia y la adolescencia. 6ta. Ed. Madrid: Lippincott 2012.
- Lee, M., & Soltanian, H. T. Breast fibroadenomas in adolescents: current perspectives. Adolescent health, medicine and therapeutics 2015, 6, 159–163. https://doi.org/10.2147/AHMT.S55833
- Lee EJ, Chang YW, Oh JH, Hwang J, Hong SS, Kim HJ. Breast Lesions in Children and Adolescents: Diagnosis and Management. Korean J Radiol. 2018 Sep-Oct;19(5):978-991. https://doi.org/10.3348/kjr.2018.19.5.978.
- Song, B. S., Kim, E. K., Seol, H., Seo, J. H., Lee, J. A., Kim, D. H., & Lim, J. S. Giant juvenile fibroadenoma of the breast: a case report and brief literature review. Annals of pediatric endocrinology & metabolism 2014, 19(1), 45–48. https://doi.org/10.6065/apem.2014.19.1.45
- Sosin Michael, et al. Giant juvenile fibroadenoma: a systematic review with diagnostic and treatment recommendations Gland Surgery 2015;4(4):312-321. Disponible en: http://dx.doi.org/10.3978/j.issn.2227-684X.2015.06.04
- Celik SU, Besli Celik D, Yetiskin E, et al. Fibroadenoma gigante juvenil de mama: presentación de un caso clínico. Arch Argent Pediatr 2017;115(6):e428-e431.
- Gao et al. How to approach breast lesions in children and adolescents. European Journal of Radiology 84 (2015) 1350–1364.
- Duflos C, Plu-Bureau G, Thibaud E, Kuttenn F. Breast diseases in adolescents. En: Sultan C, editor. Pediatric and adolescent gynecology. Evidence-based clinical practice. 2nd ed. Basel: Karger; 2012. p. 208-21.
- Kupsik M, Yep B, Sulo S, Memmel H. Giant juvenile fibroadenoma in a 9-year-old: A case presentation and review of the current literature. Breast Dis. 2017, http://dx.doi.org/10.3233/BD-160250.
- Jayasinghe Y, Simmons PS. Fibroadenomas in adolescence. Curr Opin Obstet Gynecol. 2009 Oct;21(5):402-6. doi: 10.1097/GCO.0b013e32832fa06b. PMID: 19606032.
- Duman L, Gezer NS, Balci P, et al. Differentiation between Phyllodes Tumors and Fibroadenomas Based on Mammographic Sonographic and MRI Features. Breast Care (Basel). 2016;11(2):123-127. doi.org/1159/000444377
- Zmora, B. Klin, C. Iacob, et al. Characterizing excised breast masses in children and adolescents—Can a more aggressive pathology be predicted?. J of Pediatr Surg 2020 Oct, 55(10):2197-2200.https://doi.org/10.1016/j.jpedsurg.2020.01.012
- Chang DS, McGrath MH. Management of benign tumors of the adolescent breast. Plast Reconstr Surg 2007;120(1):e13-9

