Uso de anticonceptivos reversibles de larga duración en adolescentes con patologías crónicas.
Long-acting reversible contraceptive methods for adolescents with chronic illness.
Trabajo Original
María Paula Gómez1, Mariana Merovich1, Cecilia Zunana2, Teresa M. Peña2, Paula A. Califano3.
Resumen
Introducción: el embarazo no intencional en la adolescencia es uno de los principales problemas en salud pública. Gracias a la implementación del uso de métodos anticonceptivos reversibles de larga duración y el acceso a la interrupción legal/voluntaria del embarazo en este grupo etario, se han logrado reducir estas cifras. En las adolescentes con enfermedades crónicas resulta particularmente fundamental una adecuada consejería en salud sexual y reproductiva que contemple cada patología con sus posibles complicaciones y sus respectivos tratamientos.
Materiales y Métodos: estudio descriptivo, retrospectivo y transversal. Se revisaron las historias clínicas de adolescentes con patologías crónicas que concurrieron a la Sección de Ginecología del Hospital Garrahan entre enero de 2017 y junio de 2022 y que optaron por un método anticonceptivo reversible de larga duración.
Objetivo: describir las características de las adolescentes con patología crónica usuarias de métodos anticonceptivos reversibles de larga duración y su seguimiento.
Resultados: se analizaron 325 historias clínicas (edad promedio 15,6 años). El 77.5% eligió la colocación de implante, el 18,5% del dispositivo intrauterino de cobre y 4% del sistema intrauterino liberador de levonorgestrel de 52 mg. En relación a la patología de base y el anticonceptivo elegido, entre las usuarias de implante predominaron las patologías neurológicas (13,5%), el trasplante de órgano sólido (13,1%) y las cardiopatías congénitas (9,1%); entre las que optaron por dispositivo intrauterino de cobre, las enfermedades reumatológicas (38.6%) y en quienes optaron por el sistema intrauterino liberador de levonorgestrel, los trastornos de la coagulación (46,2%). Utilizaban medicación teratogénica entre el 38 y 51%. El principal efecto no deseado para los tres métodos fue el sangrado intermenstrual. Se registró una alta tasa de continuidad dentro del primer año de uso.
Conclusiones: la anticoncepción en adolescentes con patologías crónicas frecuentemente representa un desafío. En esta población particular, el uso de LARCS es seguro, tiene alta tasa de adherencia y efectos no deseados tolerables.
Palabras clave: anticoncepción en adolescentes; anticoncepción reversible de larga duración; patologías crónicas.
Abstract
Introduction: unintended teenage pregnancy is one of the main problems in public health. Thanks to the implementation of the use of long-acting reversible contraceptive methods and access to legal abortion in this age group, these figures have been reduced. In adolescents with chronic diseases, proper counseling in sexual and reproductive health is particularly essential, considering each pathology with its possible complications and respective treatments.
Materials and Methods: descriptive, retrospective, and cross-sectional study. The medical records of adolescents with chronic diseases who attended the Gynecology Department of Garrahan Hospital between January 2017 and June 2022 that opted for a long-acting reversible contraceptive method were reviewed.
Objective: to describe the characteristics of adolescents with chronic diseases using long-acting reversible contraceptive methods and their follow-up.
Results: 325 medical records were analyzed (average age 15.6 years). 77.5% chose implant placement, 18.5% chose the copper intrauterine device, and 4% chose the levonorgestrel-releasing intrauterine system. Regarding the underlying pathology and the chosen contraceptive, neurological disorders were predominant among implant users (13.5%), followed by solid organ transplantation (13.1%) and congenital heart disease (9.1%); rheumatological diseases were more prevalent among copper intrauterine device users (38.6%), and coagulation disorders were more common among those who opted for the levonorgestrel-releasing intrauterine system (46.2%). Between 38% and 51% were taking teratogenic medication. The main unwanted effect reported was intermenstrual bleeding. A high rate of continuation within the first year of use was recorded.
Conclusions: contraception in adolescents with chronic diseases often represents a challenge. In this particular population, the use of long-acting reversible contraceptive methods is safe, with a high adherence rate and tolerable unwanted effects.
Key Words: Adolescent contraception, Long-acting reversible contraception, chronic illness.
Introducción
El embarazo no intencional en la adolescencia es uno de los principales problemas de salud pública a nivel mundial. La implementación extendida del uso de métodos anticonceptivos reversibles de larga duración (LARCs, por sus siglas en ingles) de distribución gratuita por parte del Estado y el acceso a la Ley de Interrupción Voluntaria del Embarazo en Argentina han contribuido a disminuir la incidencia. Sin embargo, actualmente en nuestro país, el 9% de los recién nacidos vivos corresponden a embarazos de madres adolescentes.1 La prevención del mismo en población con patologías crónicas es de suma importancia, no solo por las consecuencias emocionales y sociales propias del embarazo en esta etapa de la vida sino también, por la elevada morbimortalidad asociada.
Asimismo, la literatura describe que el asesoramiento en salud sexual y reproductiva en adolescentes con patologías crónicas es pobre. Esto se suele atribuir a mitos relacionados a la existencia de menor deseo sexual debido a que poseen un problema de salud crónico o bien porque, debido a su patología, tienen la fertilidad disminuida. Por otro lado, habría un mayor temor en los profesionales de la salud no entrenados para indicar métodos anticonceptivos a este grupo de personas que reciben, generalmente, varias medicaciones. 2
En este sentido, es fundamental realizar una adecuada consejería en salud sexual y reproductiva que contemple cada patología con sus posibles complicaciones y sus respectivos tratamientos. Los LARCS son de primera línea en esta población por su alta efectividad, por ser independientes de la usuaria y su larga duración. 3
Materiales y Métodos
Se realizó un estudio descriptivo, retrospectivo y transversal. Se revisaron las historias clínicas electrónicas de adolescentes que fueron atendidas en la Sección de Ginecología del Hospital Garrahan en el período comprendido entre enero de 2017 y junio de 2022 que luego de la consejería en salud sexual y reproductiva optaron por un LARCs.
Para determinar los métodos anticonceptivos posibles, se consideraron en primer término los criterios médicos de elegibilidad de los Centros de Control de Enfermedades y Prevención (“CDC” por sus siglas en inglés) y las interacciones medicamentosas. En todos los casos se realizó una consejería en salud sexual y reproductiva con perspectiva de género para que la adolescente elija su método anticonceptivo (MAC) y se reforzó la importancia de uso de doble método y de barrera para las distintas prácticas sexuales. En aquellos casos en donde se utilizó implante subdérmico de etonogestrel en forma concomitante con drogas inductoras enzimáticas, se agregó en forma empírica desogestrel por vía oral para garantizar la eficacia del método.4, 5
Se dividió la población en tres grupos según el método anticonceptivo elegido: Grupo 1: usuarias de implante, Grupo 2: usuarias de dispositivo intrauterino de cobre (DIU- Cu) y Grupo 3: usuarias de dispositivo intrauterino liberador de levonorgestrel 52 mg (DIU-LNG).
Se analizaron las siguientes variables: la edad media de colocación, patología/s preexistente/s, medicación/es utilizadas, presencia de contraindicación para uso de medicación hormonal combinada o sólo para uso de estrógenos, uso de medicación teratogénica (aquellas clasificadas dentro de las categorías D o X según la antigua clasificación de la FDA), presencia de interacciones medicamentosas, inicio de relaciones sexuales previo al inicio del método, uso adecuado de preservativo masculino, presencia de infecciones de transmisión sexual (ITS) y embarazos previos a la colocación del método.
Se consideró uso adecuado del preservativo masculino a su colocación previa a la penetración y hasta luego de la eyaculación en todas las relaciones sexuales.
Se define como droga teratogénica, a aquella capaz de alterar el crecimiento, la estructura o la función del embrión/feto o de inducir o aumentar la incidencia de una malformación congénita cuando se administra durante la gestación. La categoría D engloba a aquellas en las que existe evidencia de riesgo para el feto, basada en datos de investigación en humanos, pero los beneficios potenciales pueden justificar su uso en mujeres embarazadas en circunstancias especiales; en el caso de las drogas categoría X, los riesgos asociados a la gestación están demostrados y su uso está contraindicado.6
Durante el seguimiento se registraron los efectos no deseados de cada método, continuidad del mismo a los 12 meses, motivo y tiempo transcurrido en meses en caso de discontinuación y embarazos durante los 12 meses posteriores a su uso.
Se analizaron los datos en planilla de Excel.
Las variables de estudio se recogieron de forma separada de los datos filiatorios por lo que no fue necesario el procedimiento de consentimiento informado.
Objetivo
Describir algunas características de la población adolescente con patología crónica usuaria de LARCs, y la aceptabilidad del método.
Resultados
Se analizaron 325 historias clínicas de las cuales 252 (77,5 %) corresponden al grupo 1 (Implante), 60 (18,5 %) al grupo 2 (DIU-Cu) y 13 (4%) al grupo 3 (DIU-LNG). La media de la edad de la población estudiada al momento de la colocación de LARCs fue de 15,6 años (12 y 20). Se realizó el análisis de las variables según grupo.
Grupo 1: usuarias de implante.
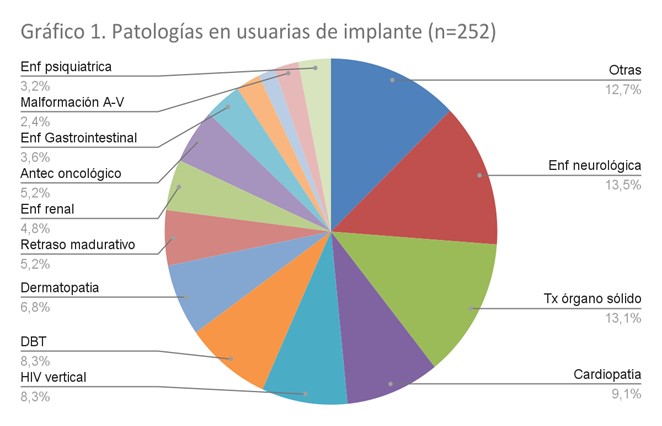
Se colocaron 252 implantes. La edad media de colocación fue de 15.5 años. Las principales patologías de base de las adolescentes usuarias de este método fueron las enfermedades neurológicas, el trasplante de órgano sólido y las cardiopatías congénitas. En el gráfico 1 se detallan todas las patologías.
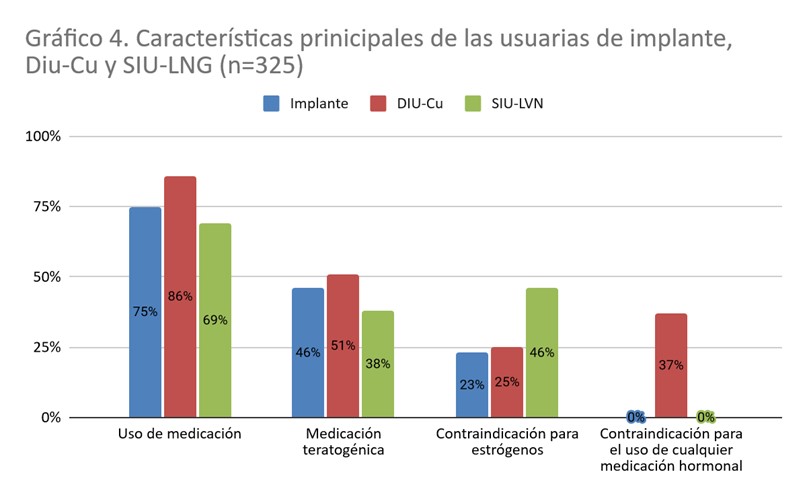
El 75% utilizaba medicación al momento de la colocación y el 46% de éstas era teratogénica. El 23% presentaba contraindicación para el uso de estrógenos y el 11% interacciones medicamentosas con etonogestrel por lo que se indicó desogestrel 0.075ucg complementario. El 54% había iniciado relaciones sexuales previo a la colocación. El 68% refirió uso adecuado de preservativo masculino. El 6% (16) había presentado alguna ITS siendo las más frecuente Sífilis (n=8) seguida por Trichomonas Vaginalis (n=5), Herpes Simples (n=3). Sólo una adolescente había tenido un embarazo previo a la colocación del implante.
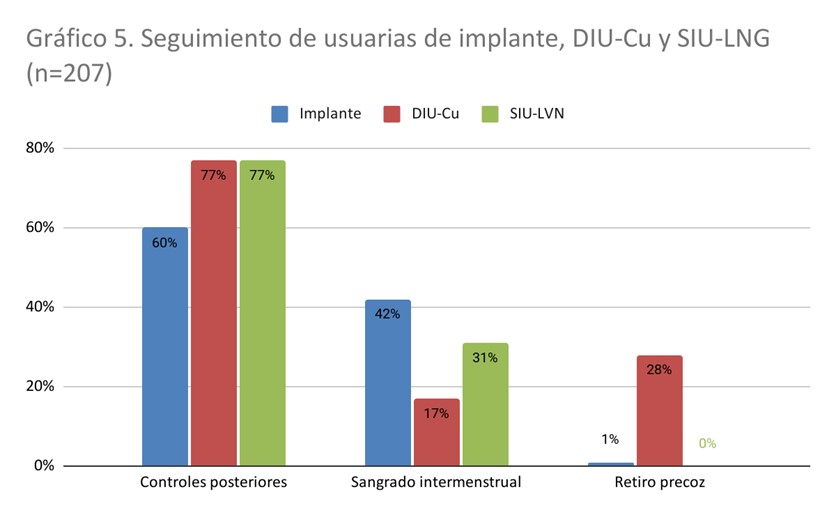
En cuanto al seguimiento, el 60% concurrió a los controles posteriores, y el principal efecto no deseado reportado fue el sangrado intermenstrual (42%). En dos casos hubo que retirar el implante dentro de los 12 meses post colocación: el primero, porque la adolescente refería alteraciones emocionales luego de la colocación y el segundo, a los dos meses, por indicación de neurología por aumento de crisis convulsivas luego de la colocación sin otra causa aparente (1% de las que concurrieron a seguimiento). No se registraron embarazos durante el período estudiado.
|
Abreviaturas: Enf: enfermedad Tx: Transplante Malformación A-V: Malformación arterio-venosa Antec: Antecedente DBT: Diabetes HIV: virus de la inmunodeficiencia humana. |
Grupo 2: usuarias de DIU-Cu.
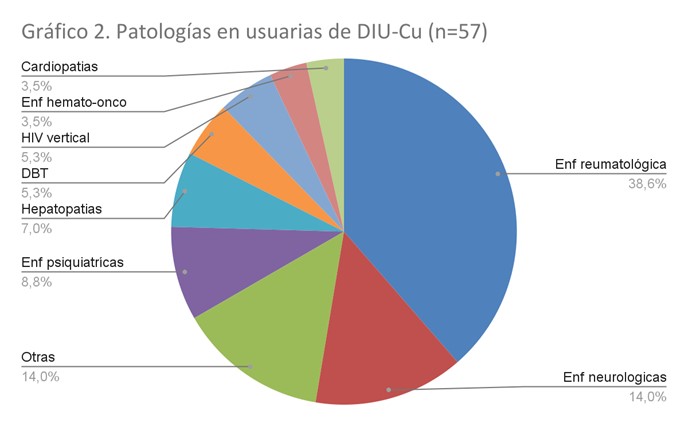
Se colocaron 60 DIU-Cu con una edad media al momento de la colocación de 15,8 años. Las patologías más frecuentes fueron las enfermedades reumatológicas seguidas por las neurológicas tal como se observa en el gráfico 2.
El 86% recibía medicación siendo la mitad de ellas teratogénicas. El 37% presentaba contraindicación para el uso de cualquier tipo de tratamiento hormonal y el 25% sólo para el uso de estrógenos. Las interacciones medicamentosas con el método no fueron evaluables para este grupo. Todas habían iniciado relaciones sexuales previo a la colocación del DIU-Cu. El 32% refirió uso adecuado de preservativo masculino. El 9% presentó alguna ITS previo a la colocación siendo las principales Chlamydia Trachomatis y condilomas acuminados secundarios a la infección por el Virus del Papiloma Humano. Tres adolescentes habían presentado algún evento obstétrico previo a la consulta con Ginecología y a la colocación del dispositivo.
En cuanto a los controles posteriores, el 77% concurrió por lo menos al primer control post colocación. El principal efecto no deseado fue el sangrado intermenstrual en el 17%. En total se retiraron 13 DIU-Cu antes de los 12 meses post colocación (28%), la principal causa fue la expulsión parcial (n=9) seguida por sangrado uterino anómalo (n=2) y enfermedad pélvica inflamatoria grave sin respuesta al tratamiento antibiótico (n=1). La tasa de expulsión parcial fue de 19.3% dentro del primer año. Durante este período no se registraron embarazos.
Grupo 3: usuarias de DIU- LNG.
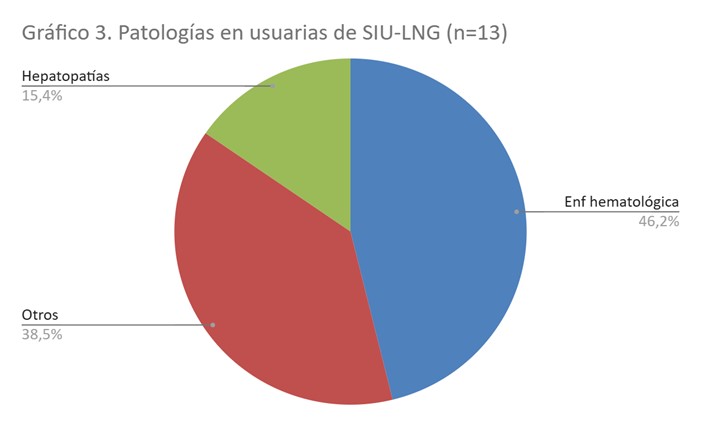
Se colocaron 13 DIU- LNG y la edad media de colocación fue de 16,6 años. La patología más frecuente dentro de este grupo fueron los coagulopatías con mayor riesgo de sangrado (ver gráfico 3). El 69% recibía medicación, el 38% era teratogénica y el 46% presentaba contraindicación para el uso de estrógenos. No se encontraron interacciones medicamentosas con este método. Todas habían iniciado relaciones sexuales previo a la colocación. El 8% refirió uso adecuado de preservativo masculino. Una sola adolescente había presentado una ITS previo a la colocación (sífilis) y ninguna tenía el antecedente de embarazos previos.
En cuanto a los controles posteriores, el 77% concurrió por lo menos al primer control post colocación, el principal efecto no deseado fue el sangrado intermitente prolongado en el 31%. En ningún caso hubo que retirar de manera precoz y no se registraron embarazos durante el primer año.
En los siguientes gráficos se resumen las características principales de las usuarias de implante, DIU-Cu y DIU-LNG y su seguimiento.
Discusión
Todas las adolescentes, especialmente aquellas que presentan alguna enfermedad crónica, deben recibir información completa y acorde a la autonomía progresiva con respecto a los métodos anticonceptivos disponibles para poder elegir el que mejor se adapte a sus necesidades, valores, preferencias y personalidad. Como se mencionó previamente, es habitual que esta población reciba asesoramiento tardío, incompleto o pobre en relación a pautas de salud sexual y reproductiva.
En esta población particular de adolescentes siempre debe considerarse en primer término, y antes de realizar la consejería, qué tipo de patología presenta, las complicaciones más frecuentes, las comorbilidades asociadas, la medicación que recibe y las interacciones medicamentosas. Luego, con la información médica actualizada, realizar el asesoramiento para que la persona pueda elegir entre los MAC ofrecidos.
Cabe destacar que, en esta serie, el 46% de las que habían optado por la colocación del implante subdérmico no había iniciado relaciones sexuales, por tanto, recibió consejería de manera oportuna. En el caso de las usuarias de DIU-Cu y DIU-LNG, la variable inicio de relaciones sexuales e interacciones medicamentosos, no es evaluable, ya que la misma es requisito para su uso.
En relación a las patologías presentadas por grupo, entre quienes optaron por la colocación del implante en su mayoría presentaban antecedente de trasplante de órgano sólido (los estrógenos son categoría 3 en caso de presentar complicaciones) y de enfermedades neurológicas (esta población muchas veces utiliza medicación inductora enzimática, es decir que interactúa con medicación hormonal). El DIU-Cu fue utilizado mayormente por adolescentes con patologías reumatológicas, en especial aquellas con diagnóstico de lupus eritematoso sistémico con anticuerpos antifosfolipídicos positivos o desconocidos ya que presentan contraindicación para el uso de cualquier tipo de medicación hormonal.7 En relación al DIU-LNG, predominó su uso en aquellas que presentaban enfermedad hematológica hemorragípara ya que el mismo está indicado y aprobado para el manejo del sangrado uterino anormal.8 Cabe destacar que existe gran heterogeneidad de patologías, que se encuentran agrupadas en la categoría “otras”, debido a que este estudio fue realizado en un centro de alta complejidad donde se atienden patologías sumamente infrecuentes.
En este sentido, también es importante remarcar que entre el 38% y 51% de las adolescentes utilizaba alguna medicación teratogénica; muchas de ellas sin conocimiento del riesgo que implica la toma de la misma. De esta forma, estas adolescentes quedan expuestas a un riesgo elevado de malformaciones fetales ante un embarazo no planificado. Es por dicho motivo que, en el sector de Ginecología, todas las consultantes reciben asesoramiento al respecto y se les recomienda el uso concomitante de un método anticonceptivo durante el tratamiento e incluso hasta meses posteriores.
Se ha estudiado que las adolescentes presentan una alta tasa de adherencia a los métodos de larga duración. Según el proyecto CHOICE, un estudio de cohorte prospectivo que incluyó 9256 mujeres en edad reproductiva (entre 14 y 45 años) encontró que el 81% de las adolescentes entre 14 y 19 años continuaba usando un método de larga duración al año de su colocación mientras que solo el 44% de quienes habían optado por un método de corta duración lo continuaba9. En esta serie, la tasa de continuidad en el primer año de los diferentes LARCs fue alta, siendo 98.7% para las usuarias de implante, 72% para las de DIU-Cu y 100% para las de SIU-LNG.
Fue llamativo que a pesar de la amplia difusión sobre la importancia de uso de preservativo masculino y la disponibilidad de los mismos en todos los centros públicos de salud, todos los grupos mostraron un porcentaje de entre 32 y 92% de uso inadecuado del mismo. Esto explicaría la presencia de infecciones de trasmisión sexual en los 3 grupos.
Con respecto al implante, la bibliografía indica que la principal razón de discontinuación del uso del implante es la alteración del patrón del sangrado.10 En este trabajo, si bien el sangrado intermenstrual fue el principal efecto no deseado, en ningún caso fue motivo de extracción. Solo en dos casos se extrajo antes del año y por motivos diferentes a éste.
En relación al DIU-Cu, la discontinuidad del método está relacionado principalmente con el aumento del sangrado y/o la dismenorrea.11 Sin embargo en nuestra serie, el principal motivo fue la expulsión parcial del mismo. Se ha descripto que la tasa de expulsión de DIU-Cu en población adolescente es mayor que en adultas, varía entre un 9 y un 19% .11 Sin embargo no son claras las causas de este fenómeno. En nuestro estudio la tasa de expulsión parcial al año fue del 19%. En relación a esta variable, la colocación siempre se realizó según la técnica adecuada y fue analizada de manera independiente del profesional y del modelo de DIU-Cu colocado.
Por último, en relación al DIU, la adherencia al año fue del 100% y no hubo expulsiones o gestaciones. Independientemente de que un tercio presentó sangrado intermenstrual, ninguna discontinuó el método.
Cabe destacar que no se registraron embarazos en ninguno de los grupos estudiados durante el primer año de seguimiento. Esto coincide con los datos de la literatura que describen que los LARCs son los métodos anticonceptivos más efectivos ya que tienen una tasa de embarazo menor al 1% durante el primer año.12
Finalmente, debe considerarse que el período analizado incluye los años de aislamiento social preventivo obligatorio en contexto de la pandemia por Covid-19, lo cual trajo aparejado una disminución en el número de consultas. Asimismo, durante los primeros años del período estudiado no se contó con disponibilidad de DIU-LNG lo cual influyó en la menor elección de este método con respecto a los otros.
Conclusiones
La anticoncepción en adolescentes con patologías crónicas y complejas representa un desafío por múltiples factores: la patología preexistente, la posible contraindicación para uso de métodos hormonales, las interacciones medicamentosas y el uso concomitante de drogas teratogénicas.
Este trabajo preliminar demuestra que el uso de LARCs es seguro, y presenta una alta tasa de adherencia y efectos no deseados tolerables que no motivaron a discontinuar su uso. Esto contribuye a la promoción del pleno ejercicio de una sexualidad segura.
Bibliografía
- Ministerio de Salud de Nación. Plan Nacional de Prevención del Embarazo No Intencional en la Adolescencia. informe anual del monitoreo 2022. [Acceso 10 de enero de 2024]. Disponible en https://bancos.salud.gob.ar/sites/default/files/2023-07/Informe_MonitoreoEnia_ANUAL_2022_1172023.pdf
- Bryant, Amy G et al. “Long-acting reversible contraceptive methods for adolescents with chronic medical problems.” Journal of pediatric and adolescent gynecology vol. 25,6 (2012): 347-51. doi:10.1016/j.jpag.2012.05.016.
- Menon, Seema, and COMMITTEE ON ADOLESCENCE. “Long-Acting Reversible Contraception: Specific Issues for Adolescents.” Pediatrics vol. 146,2 (2020): e2020007252. doi:10.1542/peds.2020-007252.
- Sunaga, Tomiko et al. “Comparison of contraceptive failures associated with CYP3A4-inducing drug-drug interactions by route of hormonal contraceptive in an adverse event reporting system.” Contraception vol. 103,4 (2021): 222-224. doi:10.1016/j.contraception.2020.12.002
- Hudsmith L, Thorne S. Contraception in Women with Cardiac Disease. Women’s Health. 2007;3(6):711-717. doi:10.2217/17455057.3.6.711
- Meadows, M. “Pregnancy and the drug dilemma.” FDA consumer vol. 35,3 (2001): 16-20. [Acceso 10 de enero de 2024]. Disponible en https://permanent.access.gpo.gov/lps1609/www.fda.gov/fdac/features/2001/301_preg.html.
- Curtis, Kathryn M et al. “U.S. Medical Eligibility Criteria for Contraceptive Use, 2016.” MMWR. Recommendations and reports: Morbidity and mortality weekly report. Recommendations and reports vol. 65,3 1-103. 29 Jul. 2016, doi:10.15585/mmwr.rr6503a1.
[Acceso 10 de enero de 2024]. Disponible en: https://www.cdc.gov/mmwr/volumes/65/rr/pdfs/rr6503.pdf - Francis, Jenny K R, and Melanie A Gold. “Long-Acting Reversible Contraception for Adolescents: A Review.” JAMA pediatrics vol. 171,7 (2017): 694-701. doi:10.1001/jamapediatrics.2017.0598. [Acceso 10 de enero de 2024]. Disponible en: https://jamanetwork.com/journals/jamapediatrics/article-abstract/2629359.
- Secura, Gina M et al. “The Contraceptive CHOICE Project: reducing barriers to long-acting reversible contraception.” American journal of obstetrics and gynecology vol. 203,2 (2010): 115.e1-7. doi:10.1016/j.ajog.2010.04.017[Acceso 10 de enero de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2910826/
- Berlan, Elise et al. “Twelve-month discontinuation of etonogestrel implant in an outpatient pediatric setting.” Contraception vol. 94,1 (2016): 81-6. doi:10.1016/j.contraception.2016.02.030.
- Bahamondes, M Valeria, and Luis Bahamondes. “Intrauterine device use is safe among nulligravidas and adolescent girls.” Acta obstetricia et gynecologica Scandinavica vol. 100,4 (2021): 641-648. doi:10.1111/aogs.14097. [Acceso 10 de enero de 2024]. Disponible en: https://obgyn.onlinelibrary.wiley.com/doi/10.1111/aogs.14097.
- Gibbs, Susannah E et al. “Long-Acting Reversible Contraception Counseling and Use for Older Adolescents and Nulliparous Women.” The Journal of adolescent health: official publication of the Society for Adolescent Medicine vol. 59,6 (2016): 703-709. doi:10.1016/j.jadohealth.2016.07.018. [Acceso 10 de enero de 2024]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6653632/.
- Médica Especialista en Tocoginecología certificada en Ginecología Infanto Juvenil - Ex Becaria del Programa de Perfeccionamiento en Ginecología Infanto Juvenil. Hospital Nacional de Pediatría Prof. Dr. Juan P. Garrahan. CABA. Argentina.
- Médica especialista en Ginecología certificada en Ginecología Infanto Juvenil. Médica de planta de la Sección Ginecología Infanto Juvenil. Hospital Nacional de Pediatría Prof. Dr. Juan P. Garrahan. CABA. Argentina.
- Médica especialista en Ginecología certificada en Ginecología Infanto Juvenil. Jefa de la Sección Ginecología Infanto Juvenil. Hospital Nacional de Pediatría Prof. Dr. Juan P. Garrahan. CABA. Argentina.

